دوشنبه چهاردهم بهمن ۱۳۸۷
مادرRH مثبت ، جنین Rhمنفی
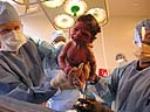
تزریق خون به جنین در داخل رحم یا (IUT) درمان جنین هایی است كه مبتلا به كم خونی شدید هستند. این درمان كه پیچیدگی های خاصی داشته و مراكز محدودی در دنیا اقدام به این امر می كنند. كاری كه ایران از آن عقب نمانده و دكتر شیرین نیرومنش متخصص زنان ، زایمان و نازایی از معدود پزشكان ایرانی است كه در این راه با درصد موفقیت بالا قدم نهاده است. فردی كه توانست از همان آغاز كار كه به سال ۱۳۶۹ برمی گردد تا ۹۹ درصد میزان موفقیت داشته باشد. در همین راستا گزارشی را با این عضو هیات علمی دانشگاه تهران هماهنگ كرده ایم كه از نظرتان می گذرد.
تجزیه گلبول های قرمز جنین در داخل رحم تحت تاثیر عوامل مختلف می تواند كم خونی جنین را به دنبال داشته باشد. بسته به شدت تجزیه گلبولی درجات كم خونی جنین ها متفاوت می شود. یكی از شایع ترین عوامل تاثیرگذار ناسازگاری های گروههای خونی می باشد. به گفته دكتر نیرومنش چنانچه مادری Rh منفی بوده و همسرش Rh مثبت باشد در صورت مثبت بودن Rh جنین آنتی ژن های خون جنین از طریق جفت وارد بدن مادر شده و منجر به تولید آنتی بادی در مادر می شوند. آنتی بادی ها در بدن مادر باقی مانده و در حاملگی بعدی منجر به تجزیه گلبول های قرمز جنین فعلی می شوند كه در نهایت كم خونی جنین را با درجات مختلف ایجاد می كند و گاهی حتی مرگ در داخل رحم یا پس از تولد رخ می دهد. در واقع میزان آنتی بادی كه وارد بدن جنین می شود تعیین كننده عوارضی است كه در جنین ایجاد می شوند. اگر این میزان بالا باشد كم خونی شدید رخ داده و در صورت عدم درمان (كه امروزه با تزریق خون قابل اصلاح است.) جنین دچار عارضه های متعددی چون؛ نارسایی قلبی، نارسایی كبد، ورم شدید كلیه قسمتهای بدن، آسیت (تجمع مایع در شكم) می شود و حتی همان طور كه قبلاً گفته شد امكان مرگ داخل رحمی نیز وجود دارد. كه البته تشخیص به موقع و درمان مناسب در ۹۰ درصد موارد منجر به تولد یك نوزاد سالم می شود كه زندگی سالم و طبیعی نظیر سایر افراد خواهد داشت.
(IUT) تزریق خون به جنین در داخل رحم
دكتر نیرومنش درباره نحوه انجام این عمل می گوید كه جنین هایی كه شرایط كم خون شدن برای آنها مهیا می باشد در هفته های ۱۹ تا ۲۰ حاملگی تحت كنترل سونوگرافی ۱۰ سی سی مایع آمینوتیك جنین برداشت می شود و از طریق آزمایشگاه میزان بیلی روبین موجود در مایع آمینوتیك مورد بررسی قرارمی گیرد. (بیلی روبین ماده ای است كه در صورت تجزیه گلبول قرمز در داخل خون و مایع آمینوتیك مشهود می شود به طوری كه با افزایش تجزیه گلبول قرمز با افزایش میزان این ماده روبه رو می شویم.) اگر بررسی ها كم خونی شدید را گزارش دهند تزریق خون به جنین داخل رحم آغاز می شود. دكتر نیرومنش توضیح می دهد: جهت تزریق خون بین هفته ۲۰ تا ۲۲ بارداری اقدام می كنیم. بدین ترتیب كه خون Oمنفی به صورت packed cell (خونی كه فقط گلبول های قرمز دارد) تحت سونوگرافی در شرایط استریل با بی حسی موضعی توسط سوزنی بنام shiba در حالی كه مادر در وضعیت به پشت خوابیده قرار دارد داخل شكم (صفاق) یا عروق بندناف جنین تزریق می شود. این عمل كه حدوداً یك ساعت طول می كشد باید حداقل هر دو هفته یك بار تكرار شده و تا هفته ۳۴ الی ۳۶ حاملگی ادامه پیدا كند. در تمام این مدت مادر با سونوگرافی هفتگی پیگیر می شود تا اگر خون توسط جنین جذب خوبی داشته باشد تزریق های مجدد هر ۲ هفته یك بار تكرار شود و در صورت بحرانی بودن وضعیت جنین هفته ای یك بار و یا حتی دو بار تزریق خون ضرورت پیدا می كند. در ادامه این بحث گفتنی است نوزادانی كه با این مشكل روبه رو هستند باید زودتر از موعد متولد شوند به همین جهت در این مادران حاملگی در هفته ۳۴ الی ۳۶ خاتمه داده می شود. پس از پایان حاملگی نوزاد در بخش مراقبتهای ویژه بستری می شود. چرا كه معمولاً این نوزادان مبتلا به زردی می شوند و نیاز به فوتوتراپی پیدا می كنند و گاهی حتی تعویض خون های مكرر نیاز می شود.
(البته در تمامی این موارد جز حالتهای خاص نوزاد با شیر مادر تغذیه می شود.)
روش زایمان
زایمان مادرانی كه طی حاملگی IUT (تزریق خون به جنین داخل رحم) استفاده كرده اند در ۹۹درصد موارد به صورت سزارین انجام می گیرد. این متخصص زنان و زایمان می گوید: از آنجا كه چنین مادرانی حاملگی های مكرر ناموفق را تجربه كرده اند وارد آوردن استرس به آنها صحیح نمی باشد از طرفی چون این نوزادان آسیب پذیری بالایی دارند باید به دور از هرگونه صدمه و فشاری متولد شوند. در نتیجه سزارین زایمان انتخابی می باشد.
شیوع
از آنجا كه ۱۵ درصد افراد جامعه دارای Rh منفی هستند و از این تعداد نیمی مرد و نیمی زن هستند با این سؤال روبه رو می شویم چند درصد جنین ها با كم خونی روبه رو هستند. در پاسخ به این سؤال دكتر نیرومنش ضمن اشاره به نبود آمار دقیقی در این مورد در ایران اظهار امیدواری كرد كه در سال های اخیر به دلیل استفاده از درمان های پیش گیری كننده با كاهش این بیماری روبه رو بوده ایم.
عوارض IUT
متخصص زنان و زایمان ضمن تاكید بر اهمیت تجربه در كار IUT تصریح كرد: IUT كار دشوار و وقت گیری است كه بندرت در صورت عدم تجربه كافی پزشك عوارض را برجا می گذارد كه در این صورت با عوارض زیر روبه رو می شویم:
- آسیب به احشاء و ارگان های داخلی جنین
- خونریزی جنینی
- پارگی زودرس پرده های آمینون و در نتیجه شروع زایمان پیش از موعد
- عفونت در مادر و جنین
پیشگیری از كم خونی جنینی
امروزه جهت پیشگیری از كم خونی جنینی آمپولی به نام روگام طی حاملگی به مادر تزریق می شود. این آمپول در مادرانی استفاده می شود كه Rh منفی هستند و همسرانشان Rh مثبت دارند.
زمان تزریق آمپول روگام
مادران واجد شرایط تزریق روگام چنانچه عارضه هایی چون لكه بینی، خونریزی و علایم تهدید به سقط داشته باشند در اولین مراجعه خود یك عدد آمپول روگام دریافت می كنند در غیر این صورت تزریق در هفته ۲۸ تا ۳۲ حاملگی انجام می شود. علاوه بر این، پس از زایمان چنانچه نوزاد Rh مثبت باشد طی ۷۲ ساعت اول پس از زایمان تزریق روگام به مادر مجدداً ضرورت پیدا می كند. در همین راستا متخصص زنان و زایمان به برخی شرایط استثنایی اشاره كرد كه روگام بیش از یك عدد باید به مادر تزریق شود.
كه این شرایط شامل موارد زیر می باشد:
- حاملگی دوقلویی
- خونریزی بیش از اندازه
- جداشدگی زودرس جفت
- سزارین
میزان مورد نیاز روگام پس از زایمان
پس از زایمان جهت برآورد میزان مورد نیاز روگام جهت تزریق به مادر طی آزمایشی به نام Betkee میزان خونی كه از جنین وارد بدن مادر شده مورد بررسی قرار می گیرد.
براساس نتایج به ازاری هر ۳۰ سی سی خون منتقل شده از جنین به مادر یك عدد آمپول روگام به مادر تزریق می شود
دوشنبه چهاردهم بهمن ۱۳۸۷
مادران باردارRhمنفي كه جنينRh مثبت دارند چه بايد بكنند؟
|
دكتر لا له ميراسكندري
امروز پرسش هايي را پاسخ مي دهيم كه مطمئنا مورد توجه بسياري از زنان است، يعني تمام خانم هايي كهRH خونشان منفي است، اعم از مجردهاي دم بخت، تازه عروس ها و حتي زناني كه اولين فرزندشان را حامله هستند.
شايد خيلي از شما نام آمپول روگام را شنيده باشيد و در ميان اطرافيانتان (و يا حتي خود شما) كساني باشند كه اين آمپول را تزريق كرده باشند. گيج نشويد، اجازه بدهيد از اول شروع كنيم. چندي پيش يكي از دوستانم كه اولين فرزندش را باردار بود با من تماس گرفت و با نگراني به من گفت كه كسي به او گفته چونRH خونش منفي است بايد آمپول روگام تزريق كند وگرنه كودكش عقب افتاده خواهد شد! او به شدت مضطرب بود كه شرايط وي و اين اضطراب همچون سمي به او و فرزندش آسيب مي رساند. به همين علت به سرعت با او قرار ملاقاتي گذاشتم و ساعتي صحبت كرديم، پاسخ پرسش هاي وي اطلاعات جامع و كاملي دراختيار شما مي گذارد:
RH منفي يعني چه؟
RH منفي بودن به اين معني است كه بر روي گلبول قرمز خون شما پروتئين خاصي به نام آنتي ژنD يا فاكتورRH وجود ندارد. اگر اين پروتئين را داشته باشد،RH مثبت هستيد. به اين ترتيبRH مثبت يا منفي بودن (در كنار انواعA ،B ،AB و(O فقط گروه خوني شما را معلوم مي كند. اگرRH خون شما منفي باشد وRH خون همسرتان مثبت باشد. گروه خوني بچه مي تواند مثبت يا منفي، هردو باشد، ولي تا به دنيا آمدن كودك نمي توانيد مطمئن شويد
خون از چه طريقي مي تواند به بچه آسيب برساند؟ RH خون شما يا فرزندان به خودي خود مشكلي ايجاد نمي كند، ولي اگر شما كودكي باردار هستيد كهRH مثبت دارد، سيستم ايمني بدن شما كه با عوامل مهاجم مقابله مي كند، گلبول هاي قرمزRH مثبت كودك را به عنوان عامل بيگانه شناسايي كرده و براي از بين بردن آنها، آنتي بادي توليد مي كند. اگر اولين حاملگي شما باشد، همه چيز به خوبي و خوشي تمام مي شود، چون در ابتدا اين آنتي بادي ها قدرت زيادي ندارند، ولي در حاملگي دوم فرصت براي زياد شدن و قدرت يافتن آنتي بادي ها، ايجاد مي شود و براي همين است كه بايد از حالا نگران آينده باشيد.
در حاملگي دوم اگر باز هم بچهRH مثبت داشته باشد، آنتي بادي ها شروع به حمله مي كنند و باعث كشته شدن گلبو ل هاي قرمز خون كودك مي شوند به اين ترتيب تعداد گلبول ها كم شده و باعث يرقان، كم خوني، عقب ماندگي ذهني، نارسايي قلبي و خيلي مشكلات ديگر و حتي در موارد شديد مرگ در داخل رحم يا بعد از زايمان مي شود. اين شرايط به نام بيماري هموليتيكي نوزادان ناميده مي شود كه تمام حاملگي هاي دوم به بعد زن را تحت تاثير قرار مي دهد. البته درمان به موقع جلو تمام اين عوارض را مي گيرد.
چطور مي توانم از بچه ام محافظت كنم؟
تزريق داروي روگام (ايمونوگلوبين(RH از توليد آنتي بادي عليه گلبول هايRH مثبت توسط سيستم ايمني جلوگيري مي كند و به اين ترتيب جلو بيماري هموليتيكي نوزادان گرفته مي شود. اگر آنتي بادي توليد شده باشد، درمان با روگام قادر به حذف اين آنتي بادي ها نيست، ولي تزريق روگام طي حاملگي مي تواند مانع توليد آنتي بادي ها شود.
چه وقت بايد روگام تزريق كنيم؟
بايد يك تزريق در هفته ۲۸ حاملگي انجام شود و اگر بعد از زايمان مطمئن شديد كهRH كودك مثبت است بايد مجددا يك تزريق ديگر انجام شود. اگرRH منفي باشد تزريق مجدد روگام بعد از زايمان لازم نيست. اگر طي حاملگي، اعمالي نظير كشيدن مايع آمنيوتيك (مايع اطراف جنين در داخل رحم) انجام شود و يا جراحتي در ناحيه شكم به وجود آيد كه باعث مخلوط شدن خون مادر و فرزند شود، باز هم تزريق اين دارو ضروري است.
حتي اگر جنين در اوايل حاملگي سقط شود، باز هم لازم است كه اين دارو تزريق شود.
آمپول روگام مصارف ديگري هم دارد؟
در مواردي كه پلاكت يا خونRH مثبت به بدن زني كه در سن مناسب حاملگي است، وارد شود باز هم لازم است آمپول روگام تزريق شود.
اشتباه نكنيد،RH منفي يك بيماري نيست، ترسي نداشته باشيد. تشخيص و تزريق به موقع آمپول روگام، تمام نگراني ها را برطرف مي كند.
http://www.hamshahrionline.ir/hamnews/1382/821214/Irshahr/darmansh.htm#s7122
شنبه دوازدهم بهمن ۱۳۸۷
تمايل مادران ايراني به زايمان طبيعي افزايش يافته است.
«تمايل مادران ايراني به زايمان طبيعي افزايش يافته است.» اين خبري بود كه طي روزهاي پيش نايب رئيس انجمن علمي تخصصي باروري و ناباروري ايران به آن اشاره كرد
و از افزايش تمايل مادران به زايمان طبيعي در بيمارستانهاي دولتي خبر داد.
دكتر مهناز اشرفي، جراح و متخصص زنان و زايمان در گفتوگو با مهر گفت: با توجه به انجام زايمان بيدرد بهعنوان يك روش فيزيولوژيك كه در اغلب بيمارستانهاي دولتي و بعضا خصوصي انجام ميشود، تمايل مادران به عمل سزارين رو به كاهش است.
دكتر اشرفي از بالا بودن آمار عمل سزارين در بيمارستانهاي خصوصي خبر داد و افزود: در حال حاضر كمتر از50 درصد زايمانها در اين بيمارستانها به روش طبيعي صورت ميگيرد.
اما نايب رئيس انجمن علمي تخصصي باروري و ناباروري در حالي به افزايش تمايل مادران براي انجام زايمان طبيعي به روش زايمانهاي بيدرد اشاره ميكند كه به عقيده كارشناسان به كار بردن اين روشها در بيمارستانهاي دولتي نميتواند عامل افزايش اين رضايت باشد بلكه برگزاري دورههاي آموزشي قبل از زايمان در اين امر بيشتر دخيل است.
زايمان طبيعي در مراكز خصوصي صرف ندارد!
دكتر ناهيد خداكرمي، دبير انجمن علمي مامايي، عضو هيأتمديره سازمان نظام پزشكي و عضو هيات علمي دانشگاه علوم پزشكي شهيد بهشتي در اين باره به همشهري ميگويد: تمايل مادران به انجام زايمان طبيعي بهدليل برگزاري كلاسهاي آموزشي دوران بارداري است كه اين كلاسها هم در بخش خصوصي و هم در بخش دولتي برگزار ميشود، بهطوري كه مادران طي 7جلسه در آن شركت كرده و با فيزيولوژي بارداري و زايمان آشنا ميشوند.
اما اينكه چرا زايمان در بيمارستانهاي دولتي همچنان به روش سزارين اولويت دارد سؤالي است كه دكتر ناهيد خداكرمي درباره آن اين طور توضيح ميدهد: اين افزايش نيز به اين دليل نيست كه مادران به زايمان طبيعي در بيمارستانهاي خصوصي گرايش ندارند بلكه به اين خاطر است كه پزشك در اين بيمارستانها ميخواهد در زمان خاصي براي انجام زايمان بر بالين مادر باشد چون مسلما اين كار براي پزشك راحتتر است.
البته به گفته وي در اين ميان بحث تعرفههاي زايمان به روش سزارين هم بسيار مهم است چون اين تعرفه در بخش خصوصي هيچ چارچوب خاصي ندارد و كاملا بهصورت سليقهاي از بيمار دريافت ميشود.
«براي همين است كه ما بارها پيشنهاد كردهايم فاصله تعرفه زايمان طبيعي و سزارين بايد كم شود؛ كاري كه در خيلي از كشورهاي پيشرفته انجام شده است.»دبير انجمن علمي مامايي ايران با بيان اين عبارات ادامه ميدهد: در اين كشورها براي زايمان طبيعي و سزارين پكيجي تعريف شده است و تنها تفاوت تعرفه ميان ايندو روش به خدمات اتاق عمل برميگردد و نه دستمزد پزشك.
باز هم فقدان بيمهها
دكتر خداكرمي در حالي به اين عبارات اشاره ميكند كه به گفته كارشناسان متأسفانه بيمهها در كشور ما دهنده خدمت را پوشش ميدهند در حاليكه بيمههاي نوين دنيا خدمت را پوشش ميدهند؛ يعني زايمان توسط هر كس انجام شود، چه ماما، چه پزشك عمومي و چه متخصص زنان، او مورد پوشش بيمه قرار ميگيرد. اما در كشور ما فقط زايماني كه متخصص انجام ميدهد، بيمه خواهد شد.
علاوه بر اين در بسياري از كشورها هم به خاطر طولاني بودن و سخت بودن پروسه زايمان طبيعي تعرفه اين نوع زايمان با سزارين يكي شده است. اما در كشور ما علاوه بر اينكه هيچ كدام از اين اتفاقها نيفتاده، سازمانهاي بيمهگر هم دائما از اينكه هزينههايشان افزايش يافته شكايت دارند.
به عقيده وي البته اين افزايش هزينهها 100در صد به خاطر مداخلات زايماني و افزايش سزارين است چون در حال حاضر 90 تا 100 درصد زايمانها در بخش خصوصي به روش سزارين انجام ميشود با وجود اينكه آمارها اين ميزان را 50 درصد اعلام كردهاند.
دكتر خداكرمي خاطرنشان ميكند: براي همين انجمن علمي مامايي، انجمنهاي تخصصي زنان و زايمان، وزارت بهداشت و سازمانهاي بيمهگر بايد به كمك گروههاي آموزشي دانشگاههاي علوم پزشكي برنامههاي طولاني مدت براي كاهش ميزان سزارين طراحي كنند تا حدي كه مادران بهطور كامل توجيه شوند كه زايمان طبيعي برايشان مناسبتر است، چون الان متأسفانه خانوادهها هزينههاي زيادي را براي سزارين تقبل ميكنند در حالي كه با اين كار هم مادر و هم نوزاد دچار عوارض ناخواسته طولاني مدت خواهند شد.
http://www.hamshahrionline.ir/News/?id=78755 / سمیه شرافتی
شنبه دوازدهم بهمن ۱۳۸۷
مخاطرات سزارين براي مادر و كودك - گفتگوی روزنامه ی همشهری با خانم خداکرمی
كارشناسان ميگويند علاوه بر اينكه ميزان سزارين در ايران 4 برابر استانداردهاي جهان است، اين آمار در داخل كشور و در شهرهاي بزرگ از 70درصد هم گذشته است.
اين در حالي است كه حدود ۳۰ درصد علت مرگ و مير مادران در دوران بارداري بهدليل خونريزي حين و يا پس از زايمان است و فشارخون، بيماريهاي قلبي و عفونتهاي زايماني از ديگر علل اين مرگ و ميرها هستند.
در عين حال متخصصان تاكيد ميكنند كه متأسفانه بهعلت نقص در سيستم بهداشت و درمان كشور، ماماها براي حاضر شدن در اتاق زايمان و انجام وظايف خود به درستي آموزش نديدهاند و بيمارستانها در اين زمينه از استاندارد نيروي انساني برخوردار نيستند.دكتر ناهيد خداكرمي، دبير انجمن مامايي ايران، در رابطه با علل افزايش سزارين در كشور كه با ناديده گرفتن ماماها ارتباط بسيار نزديكي دارد، در اين گفتوگو بيشتر توضيح خواهد داد.
خيلي از كارشناسان معتقدند كمبود ماماهاي حرفهاي در كشور باعث روي آوردن مادران به شيوه زايمان سزارين شده است. شما هم اين حرف را تاييد ميكنيد؟
نه، مسئله اين است كه خوشبختانه امكانات موجود در كشور و دسترسي دانشگاهها به اطلاعات بهروز دنيا باعث شده كه از نظر آموزش رشته مامايي نه تنها چيزي از كشورهاي پيشرفته كم نداشته باشيم بلكه در برخي موارد ما با توجه به نيازهاي كشورمان در حيطه مامايي بسيار جلو هستيم و در منطقه به جرات ميتوان گفت فارغالتحصيلان مامايي ما يكي از بهترينها هستند. گواه آن هم ماماهايي هستند كه در كشورهاي آمريكا و كانادا و كشورهاي حاشيه خليج فارس مشغول به كارند و عملكرد آنها باعث شده نگاه علمي دنيا به حرفه مامايي در دنيا تغيير كند. بنابراين ما از نظر دسترسي به علوم مامايي در دنيا مشكلي نداريم.
از نظر كاربرد چطور؟
اين سؤال خوبي است، از نظر كاربرد با سياستهايي كه نظام سلامت ما بعضا بهصورت انتقادآميز داشته و خود سياستگذاران ما هم به اين نكته رسيدند كه ما در خيلي از موارد كوتاهي كردهايم. در كشور ما و در بهكارگيري تواناييهاي ماما، مشكلاتي وجود دارد كه نتيجه آن را در بحث مراقبتهاي بارداري و زايمان ميتوان بهصورت افزايش مداخلات زايماني، افزايش ميزان سزارين و كاهش كيفيت خدمات بارداري و زايمان ديد.
شما علت اين مشكل را چطور توضيح ميدهيد؟
علت اين است كه در دو سه دهه اخير بيشتر نگاه ما بر كاهش مرگ و مير مادر و كودك بود، بهطوري كه ما روي نيازهاي عاطفي مادران و نوزادان و عوارضي كه ممكن است با مداخلات ما ايجاد شود، چشم بستيم. بنابراين ما بيش از هر زمان ديگري نياز داريم كه فارغالتحصيلان مامايي را با توجه به استعدادهايشان بهكار بگيريم. اگر اين اتفاق بيفتد تحول عظيم و رو به جلويي را خواهيم داشت.
الان از نظر تعداد ماماها كمبودي نداريم؟
نه، خوشبختانه ما الان از نظر تعداد ماما كمبود نداريم، در دهه 60 اين كمبود وجود داشت و ما مجبور شديم تعداد زيادي ماماي كاردان به كار بگيريم. اما امروز ما نزديك به 40 هزار ماماي ليسانس در كشور داريم كه با توجه به يك ميليون و 200 هزار تولد در سال نزديك به استانداردهاي دنيا هستيم.
با اين اوصاف آيا سيستم سلامت ما توانسته اين تعداد ماما را بهطور مفيد جذب كند؟
به هيچ وجه، مشكل اين است كه سيستم سلامت ما نتوانسته به موازات نياز زنان باردار ماماي كافي را جذب كند. براي همين است كه در كشور ما در اين بحث كفران نعمت ميشود و ما خيل عظيمي از ماماهاي بيكار را داريم. البته اين بدان معني نيست كه ما مازاد فارغالتحصيل داريم، بلكه منظور اين است كه سيستم آموزش به موازات نياز كشور ماما تربيت ميكند، اما سيستم درمان و سيستمهاي حمايتي به موازات نياز مادران قادر به جذب اين نيروها نبودند و نيستند. نتيجه اين امر هم آن است كه چيزي كه بهعنوان مراقبتهاي دوران بارداري به مادران ما ارائه ميشود، در شأن زن ايراني نيست.
اصلا طبق استانداردهاي بينالمللي به ازاي هر زن باردار به چه تعداد از اين نيروها نياز است؟
ببينيد، ما هم همگام با ساير كشورها به ازاي هر مادر باردار يك ماما بايد داشته باشيم. مثلا انگلستان حداقل يك ماما به مادران باردار اختصاص ميدهد. چون يك مادر در موقع درد زايمان، در هنگام زايمان و تا 24 ساعت بعد از آن نبايد تنها رها شود به اين دليل كه اين زمان بيشترين زمان آسيبپذيري مادر است.
شما گفتيد كه ما به ميزان كافي ماما داريم ولي سيستم درماني قادر به جذب اين نيروها نيست. اين ضعف ناشي از چيست؟
نكته مهم در رابطه با اين سؤال اين است كه با قوانين سليقهاي كه حاكم بر مراكز درماني است، خودبهخود برخي بيمارستانها خدماتي را كه ماما در همه جاي دنيا ارائه ميدهد ، به متخصص زنان انتقال ميدهند. درصورتي اگر ما بخواهيم اين سرانه را طوري خرج كنيم كه همه از آن بهرهمند شوند، ميتوانيم از يك ميليون و 200 هزار تولدي كه در سال داريم، 800 هزار تولد را فقط به دست ماما بسپاريم. اين يك صرفهجويي بزرگ براي كشور است.
علاوه بر اين الان ما اگرچه ميگوييم50 درصد زايمانها بهصورت سزارين است، ولي در بخش خصوصي ميتوان گفت 90 تا 100 درصد زايمانها بهصورت سزارين انجام ميشود. پس سؤال اين است كه مگر ما ثروتمندتر از كشور انگلستان هستيم يا كيفيت خدماتمان بالاتر از كشوري مثل سوئد است كه بخواهيم اين همه هزينه را تحميل سيستم سلامت كشور و خانوادهها كنيم؟
بسياري از زنان باردار ما از كمخوني رنج ميبرند و واقعا هزينه تأمين يك تغذيه درست را ندارند. اما در جامعه ما تبليغات بهگونهاي است كه همان مادر باردار فرش زير پايش را ميفروشد تا هزينه جراحي سزارين را بپردازد.
با اين اوصاف ميتوان گفت سزارين يك تقاضاي كاذب در جامعه ما است، نه؟
بله، همينطور است، سزارين يك تهاجم به فرهنگ سلامتي ما است، بهخاطر اينكه اين تقاضا با ضعف و تبليغات ما بهوجود آمده است.
با اين تحال عدهاي هم معتقدند كه عدمآموزش كافي ماماها در برخورد با زن باردار منجر به افزايش تقاضا براي سزارين شده است.
من اصلا قبول ندارم كه ضعف در سيسم آموزش ماماها باعث اين تقاضاي كاذب شدهاست. تبليغاتي كه بهخصوص در بخش خصوصي ميشود و ارتباط مالياي كه بين مادر و پزشك وجود دارد، يكي از علل افزايش سزارين است. علت دوم هم بحث خودكفايي بيمارستانهاي دولتي است، بهطوري كه بيمارستان دولتي ترجيح ميدهد درآمد خود و پرسنلش را بالا ببرد، براي همين نوع زايماني را انتخاب ميكند كه همراه با هزينه بيشتري براي مادر باردار است.
ظاهرا ويزيت پزشك متخصص زنان هم از ماما بيشتر است، اينطور نيست؟
دقيقا همينطور است. حتي در مواردي ماما بيمار را ويزيت ميكند اما مهر متخصص روي آن ميخورد كه آن هم براي افزايش درآمد بيمارستان است. من معتقدم مسئولان ذيربط در اين مورد بايد دخالت كنند و اين موضوع را براي بيمارستانها مطرح كنند كه كسب درآمدهاي اينچنيني براي يك بيمارستان دولتي درست نيست.
خانم دكتر، با اين حال بحث بيمهها هم در اين ميان مشكل ديگري است. چون بيمهها هم ظاهرا خدمات زايمان را به درستي پوشش نميدهند.
بله، متأسفانه بيمهها در كشور ما دهنده خدمت را پوشش ميدهند در حاليكه بيمههاي نوين دنيا خدمت را پوشش ميدهند؛ يعني زايمان توسط هر كس انجام شود، چه ماما، چه پزشك عمومي و چه متخصص زنان او مورد پوشش بيمه قرار ميگيرد. اما در كشور ما فقط زايماني كه متخصص انجام ميدهد، بيمه خواهد شد و ماماها از اين امر بيبهرهاند، در حالي كه طبق قانون زايمان طبيعي وظيفه اصلي ماما است حتي در پروانه كار ماماها هم اين امر درج شده است.
اما چرا اكثر بيماران از طرز برخورد ماماها ناراضيهستند؟
اگر بيماران از طرز برخورد ماما ناراضي هستند، به اين دليل است كه پروسه زايمان يك پروسه بسيار خطرناك است و به دقت زيادي نياز دارد. علاوه بر اين زايمان طبيعي يك روند بسيار طولاني است و يك مادر نياز به مراقبت نفر به نفر دارد اما در بيمارستانهاي ما به ازاي هر 7 تا 8 مادر باردار يك ماما وجود دارد. درصورتي كه اگر ما حجم كار ماما را با مراقبت نفر به نفر كم كنيم، مسلما اين رفتارهاي ناراضيكننده كمتر خواهند شد.
البته ترس از درد زايمان طبيعي هم طرف ديگر ماجراست.
اين را نميشود انكار كرد ولي ما در مورد تاثير زايمان طبيعي روي سلامتي نوزاد به مادر هيچ اطلاعاتي نميدهيم و اين باعث ميشود كه فقط ترس از زايمان طبيعي به او تزريق شود، درصورتيكه اگر براي مادري طي كلاسهاي دوران بارداري و جلسات مشاوره عوارض زايمان طبيعي و سزارين باز شود، هيچ مادر ايراني زير بار سزارين انتخابي نخواهد رفت.
اين سزارين انتخابي چه عوارضي را براي نوزاد ميتواند داشته باشد؟
آخرين مرور روي مطالعات روي مقايسه كودكان متولد شده به روش زايمان طبيعي و سزارين نشان داده كه نوزاداني كه به روش سزارين به دنيا ميآيند نسبت به نوزاداني كه به روش طبيعي به دنيا ميآيند 20 درصد بيشتر مبتلا به ديابت نوع يك ميشوند.
ميزان آسم هم در كودكان سزاريني 50 درصد بيشتر است. ميزان بازگشت نوزادان سزاريني با مشكلات تنفسي و عفونت و زردي به بيمارستان هم چندين برابر است.
علاوه بر اين ميزان مرگ مادران سزاريني 3 برابر بيشتر از مادران ديگر است. ضمن اينكه ميزان عفونت، خونريزي و آسيب به دستگاه ادراري در اين زايمانها افزايش مييابد؛ البته عوارض بيهوشي سزارين را هم نبايد فراموش كرد.
سمیه شرافتی /http://www.hamshahrionline.ir/News/?id=76598
شنبه دوازدهم بهمن ۱۳۸۷
فشار روانی در دوران بارداری یکی از عوامل کم وزنی نوزاد ، هنگام تولد
سرويس: بهداشت و درمان - عمومي
بر پايه يافتههاي يك بررسي، در صورتي كه از هر 100 پيامد منفي تولد، 20 مورد با فشار رواني مادر در دوران بارداري مرتبط باشد، بهرهگيري از برنامههاي مداخلهاي براي كاهش تنش، سبب كاهش مرگ و مير و آسيبهاي نوزادي مي شود.
به گزارش سرويس بهداشت و درمان ايسنا- دفتر منطقهاي علوم پزشكي تهران ، دكتر حسين مولوي، دكتراي تخصصي روانشناسي از دانشگاه اصفهان و همكارانشان مطالعهاي با هدف بررسي رابطه فشار رواني مادر در هنگام بارداري با پيامدهاي تولد در نوزاد انجام دادهاند.
در اين پژوهش 100 مادر و نوزاد از ميان زنان باردار شهرستان اصفهان انتخاب شدند و دادههاي مربوط به پيامدهاي تولد با بهرهگيري از مقياس درجهبندي آپگار و پروندههاي پزشكي مادران و نوزادان گردآوري شد.
نتايج پژوهش نشان داد: رابطه معناداري بين فشار رواني مادر در دوران بارداري و وزن نوزاد، نمره آپگار دقيقه اول، طول مدت بارداري، قد و اندازه دور سر نوزاد وجود دارد. اما بين فشار رواني مادر هنگام بارداري و نمره آپگار دقيقه پنجم نوزاد رابطه معنيداري ديده نشد
http://isna.ir/ISNA/NewsView.aspx?ID=News-1024905
شنبه دوازدهم بهمن ۱۳۸۷
افزوده شدن يك روش كاشتني پيشگيري از بارداري به برنامه تنظيم خانواده كشور
سرويس: بهداشت و درمان - خانواده
رييس اداره تنظيم خانواده و جمعيت وزارت بهداشت با تاكيد بر لزوم تنوع روشهاي پيشگيري از بارداري به منظور رضايت گيرندگان خدمت، از افزوده شدن روش كاشتني پيشگيري از بارداري به صورت محصولي دو كپسولي به برنامه تنظيم خانواده كشور خبر داد و گفت: در صورت حصول نتايج مطلوب در مناطق مورد مطالعه، اين روش به تدريج به كليه نقاط كشور انتشار مييابد.
دكتر محمد اسلامي در گفتوگو با خبرنگار بهداشت و درمان خبرگزاري دانشجويان ايران (ايسنا)، با تاكيد بر ضرورت ارتقاي كيفيت خدمات تنظيم خانواده، گفت: در راستاي ارتقا كيفيت خدمات تنظيم خانواده و رضايت گيرندگان خدمت، در جهت زياد شدن روشهاي پيشگيري از بارداري تلاش ميشود؛ چرا كه افراد از ميان مجموعهاي وسيعتر و بهتر قادر به تصميمگيري براي انتخاب يك روش پيشگيري از بارداري خواهند بود.
استفاده از آمپولهاي يك ماهه و قرصهاي پيشگيري اورژانس از بارداري در برنامه تنظيم خانواده كشور
وي گفت: بر اين اساس، طي دو سال گذشته دو روش پيشگيري از بارداري شامل آمپولهاي يك ماهه پيشگيري از بارداري و قرصهاي پيشگيري اورژانس از بارداري به برنامه تنظيم خانواده كشور افزوده شده است.
دكتر اسلامي از افزوده شدن يك روش كاشتني پيشگيري از بارداري به برنامه تنظيم خانواده كشور خبر داد و گفت: اين روش پيشگيري از بارداري با نام "جدل" در زير پوست بازو كاشته شده و به مدت پنج سال از بارداري پيشگيري ميكند. اين روش پيشگيري از بارداري روش هورموني پروژستروني بوده كه حتي در دوران شيردهي هم قابل استفاده است كه در مقايسه با نورپلنت 6 كپسولي از دو كپسول برخوردار بوده و وارد و خارج كردن آن بسيار راحتتر از نورپلنت است. همچنين در حال حاضر نورپلنت در بازار وجود ندارد.
وي گفت: اين محصول دو كپسولي در حال حاضر در اروپا استفاده ميشود و براي استفاده در ايران كليه مراحل قانوني را طي كرده است. تنها بايد شرايط گيرندگان اين خدمت و رضايت آنها نيز بررسي شود. اكنون اين روش پيشگيري از بارداري در دو نقطه از كشور در حال بررسي است. در صورت حصول نتايج مطلوب از اين بررسيها، با رعايت همان شرايط، ميتوان اين روش را به تدريج در ديگر نقاط كشور انتشار داد.
وي در ادامه با بيان اين كه اين بررسيها تا اواسط سال آينده به اتمام ميرسد؛ گفت: گزارشهاي دريافت شده از مرحله آزمايشي اين محصول دو كپسولي پيشگيري از بارداري حاكي از آن است كه در صورت انتخاب صحيح گيرندگان اين خدمت، افراد از اين روش پيشگيري از بارداري راضي خواهند بود.
دكتر اسلامي تاكيد كرد: هدف برنامه تنظيم خانواده تعيين تعداد فرزند نيست؛ چرا كه خانواده در اين زمينه تصميم گيرنده است. در برنامه تنظيم خانواده، اصول سلامتي در نظر است. بر اين اساس بارداريهاي زير 18 سال و بالاي 35 سال، فاصله دو فرزند كمتر از 3 سال و همچنين بارداري بيش از 4 بار خطرناك است.