شنبه بیست و نهم بهمن ۱۳۸۴
6 معجزه گر برای تغذیه دوران بارداری

Newsweek- برای تمامی زنان همواره پرسشهایی همچون نوع تغذیه مناسب و میزان اضافه وزن مطلوب در دوران حساس بارداری و پس از آن در مراحل شیردهی مطرح است.
سایت نیوزویک در مورد باید و نبایدهای رژیم غذایی در این دوران با دکتر «هایدی مورکوف» ، موءلف کتاب 500 صفحهای «در 9 ماه انتظار خوب بخورید»، گفتگویی انجام داده است.
در مورد تصورات اشتباهی بگویید که در خصوص حجم موادغذایی مورد نیاز در دوران بارداری در ذهن زنان نقش میبندد.
یکی از معمولترین توصیههایی که به زنان در طول دوران بارداری میشود، آن است که باید به جای دو نفر غذا بخورند. در این که انسانی جدید در وجودتان در حال شکلگیری و تکامل است، هیچ تردیدی نیست اما نباید این مهم را از خاطر ببرید که این موجود خیلیخیلی کوچک است و خوشبختانه در این وضعیت هرگز به بزرگی شما نخواهد شد. حال اگر به بهانه باردار شدن هرآنچه را که میخورید، دو برابر کنید، درنهایت خود شما به لحاظ وزنی دو برابر خواهید شد زیرا نیازهای کالریک فرزندان خیلیخیلی کمتر از احتیاجات شماست.
در زمان بارداری به چه میزان باید کالری اضافی مصرف کرد؟
-300 کالری در روز کل حجم اضافی است که باید به رژیم غذایی ما در این دوران اضافه شود. البته ضرورت پوشش دادن هرچه بیشتر مواد مغذی را نباید نادیده گرفت در واقع خوب خوردن در دوران انتظار چندان تفاوتی با خوب خوردن در دیگر مقاطع زندگی ندارد. در این میان پروتئینها و کربوهیدراتهای مرکب از جمله ضروریات محسوب میشود.
بر روی چه مواد غذایی باید بیشترین تمرکز انجام گیرد؟
-پروتئینها و کلسیم در قالب یکی ازافسانههایی که در خصوص دوران بارداری شایع شده، رفتار جنین به یک انگل تشبیه شده بدین معنا که بدون توجه به آن چیزهایی که میخورید، کودک ذخیره غذاییتان را در سطح گسترده مورد بهرهبرداری قرار میدهد. اما واقعیت این است که این قانون تنها در مورد کلسیم صدق میکند یعنی اگر به میزان کافی از این ماده مصرف نکنید، کارخانه تولید کودک به استخوانهایتان شبیخون خواهد زد تا مواد اصلی و اولیه برای شکلدهی استخوانهای جنین را استخراج کند.
در این شرایط اگر کلسیم کافی به بدنتان نرسانید، مستعد ابتلا به عارضه پوکی استخوان در مراحل بعدی زندگی خواهید شد.
اسید فولیک و انواع ویتامینها و موادمعدنی نیز برای شکلگیری یک انسان سالم از ضروریات به شمار میآیند البته بسیاری از آنها را میتوان از طریق یک رژیم غذایی سالم به بدن رساند.
آیا غذاهایی را به طور خاص برای این دوران توصیه میکنید؟
-6 سوپر استار وجود دارند که به طور انحصاری برای دوران بارداری مناسبند. این مواد عبارتند از تخممرغ، به، گردو، انبه، فلفل قرمز، زنجبیل این معجزهگرها پروسه رشد و تکامل مغز را تقویت کرده و جلوی حالت تهوع را میگیرند.
در صورت ابتلا به تهوع صبحگاهی چگونه میتوان رژیم غذایی صحیح را رعایت کرد؟
-واقعیتی که اکثر خانمها از آن غافلند، این است که هیچغذایی حق انحصاری دارا بودن یک ماده مغذی خاص را ندارد، به عنوان مثال زمانی که صحبت از کلسیم میشود، ذهن همه صرفا" متوجه شیر میشود در حالی که به شیوههای فراوان دیگری همچون خوردن پنیر و ماست نیز میتوان نیاز بدن به این ماده حیاتی را تامین کرد ضمن اینکه برخی آبمیوهها هم غنی شده با کلسیم هستند. این بدان معناست که ضرورتی ندارد با وادار کردن خود به خوردن یکسری غذاهای خاص، زمینه را برای آشوب و به هم ریختگی درونیتان فراهم کنید. به عنوان مثال اگر به واسطه حالات ویژه دوران بارداری، میلی به سالاد ندارید، طالبی بخورید که علاوه بر برخورداری از میزان کافی مایعات، ویتامین (A) و (C) نیز دارد. این مهم را هم به خاطر داشته باشید که در زمان ابتلا به عارضه تهوع صبحگاهی، در کوتاهمدت مصرف مایعات سودمندتر از جامدات است ضمن اینکه بلع آنها نیز سادهتر میباشد.
در واقع با تلفیق برخی غذاها همچون ماست و دانه کتان میتوانید خوراکیهایی آماده کنید که به اندازه مرغ یا کلم که به علت تغییر ذائقه قادر به تحملشان نیستید، مغذی باشند.
البته یکی از بهترین راهحلها برای رفع عوارض دوران بارداری، اجرای روش 6 وعدهای است یعنی کمتر خوردن اما بالا بردن دفعات. در خصوص فرآیند گوارش در طول دوران بارداری یک نکته مهم وجود دارد و آن اینکه همه چیزکند میشود و علت پنهان آن نیز فراهم آوردن زمینه برای جذب بهتر مواد مغذی است که البته سودمندی این تطابق عمدتا" برای جنین در حال رشد است زیرا مادرها عموما" تحتتاثیر این مکانیسم، به مشکلاتی همچون ورم روده- معده و جمع شدن گاز دچار میشوند.
http://www.persiandiet.com/html/modules.php?op=modload&name=News&file=article&sid=948&mode=thread&order=0&thold=0
جمعه بیست و هشتم بهمن ۱۳۸۴
تغذیه در دوران شیردهی
|
جمعه بیست و هشتم بهمن ۱۳۸۴
خرناسه کشیدن خانمهای باردار
خرناسه کشیدن خانمهای باردار بیشتر از خانمها در شرایط عادی
ایسکانیوز ـ خانمها در دوران بارداری تمایل زیادی به خرناسه کشیدن دارند.
به گزارش سرویس علمی پژوهشی ایسکانیوز با بررسی پژوهشگران در دانشگاه Edinibrrgh، به این نتیجه دست یافتند که خانمهای باردار در سه ماه آخر بارداری قبل از تولد نوزاد تقریبا یکی از دو خانم باردار (حدود 41 درصد) خرناسه میکشند.
به طور عادی خانمهای بین 18 تا 41 ساله حدود 17 درصد خرناسه می کشند.
بنابه بررسی پژوهشگران تغییرات بدن خانمها در هنگام بارداری و همچنین باریک شدن راه تنفسی خانمهای باردار میتواند دال بر این قضیه باشد.
http://www.niksalehi.com/news/archives/004588.php
جمعه بیست و هشتم بهمن ۱۳۸۴
جایگاه ورزش در بین زنان باردار
ایسکانیوز - تحقیقات نشان می دهد در اکثر موارد میزان چاقی در زنان در دوران بارداری افزایش می یابد.
به گزارش سرویس علمی پژوهشی ایسکانیوز به نقل از مجله پزشکی medicine، طبق بررسی های صورت گرفته تنها یک ششم زنان به انجام حرکات و تمرینات ورزشی در دوران بارداریشان می پردازند زیرا بسیاری از آنها تصور می کنند انجام حرکات ورزشی می تواند باعث بروز مشکلات مختلفی برای آنها شود .
محققان بر این باورند انجام حرکات ورزشی به همان اندازه که برای سایر افراد ضروری است برای زنان باردار هم لازم است. یکی از عمده ترین حرکات ورزشی که به زنان باردار توصیه می شود پیاده روی است . علاوه بر پیاده روی انجام سایر فعالیت های ورزشی مثل شنا و یا حرکات اروبیک می تواند موثر باشد .
محققان معتقدند که متخصصان مامائی و بیماری های زنان مهمترین نقش را در تشویق زنان باردار به انجام حرکات ورزشی دارند .
انجام تمرینات ورزشی در دوران بارداری از بروز مشکلات مختلف در زمان زایمان و سایر مشکلات بهداشتی جلوگیری می کند
چهارشنبه بیست و ششم بهمن ۱۳۸۴
27هفته حاملگی در شکم
|
خبرگزاري دانشجويان ايران - رشت در يک پديده پزشکي نادر يک جنين 27 هفتهاي كه در داخل شكم يك زن گيلاني رشد كرده بود خارج شد. به گزارش سرويس «بهداشت و درمان» خبرگزاري دانشجويان ايران، در اين حاملگي نادر يک جنين به مدت 27 هفته در خارج از رحم مادر و در داخل شکم مادر رشد کرده بود که با تلاش متخصصان زنان و زايمان و تيم بيهوشي اين جنين از شکم مادر خارج شد. دکتر ميربلوک متخصص زنان و زايمان در اين خصوص گفت: اين بيمار 24 ساله با سابقه نازايي 7 ساله در يکي از شهرستانهاي گيلان تحت درمان نازايي قرار گفته و باردار شده بود اما به دنبال لکه بيني و سونوگرافي به دليل احتمال بقاياي جنين تحت عمل جراحي کورتاژ قرار گرفت. وي افزود: بعد از ادامه لکه بيني اين بيمار متوجه حرکتهايي در داخل شکمش شد که در مراجعه به پزشک و سونوگرافي، حاملگي خارج از رحم تشخيص داده شد لذا به بيمارستان الزهرا رشت منتقل و تحت جراحي قرار گرفت. دکتر ميربلوک گفت: با همکاري تيم بيهوشي، جراح عروق و تيم جراحي زنان و زايمان با برش به شکم بيمار جنين از داخل شکم اين فرد همراه با جفت کاملا خارج شده و خونريزي آن نيز کنترل شد. وي خاطرنشان کرد: هم اکنون حال بيمار مساعد است و در وضعيت مناسبي به سر مي برد. انتهاي پيام کد خبر: 8410-15326 |
چهارشنبه بیست و ششم بهمن ۱۳۸۴
شايعترين علت مرگ و مير نوزادان
نخستين سمينار سونوگرافي در مامايي صبح امروز با حضور متخصصان زنان و مامايي در تالار امام بيمارستان امام خميني (ره) برگزار شد.  خبرگزاري دانشجويان ايران - تهران
خبرگزاري دانشجويان ايران - تهران
سرويس: بهداشت و درمان - خانواده
دكتر سيد عليرضا مرندي وزير اسبق وزارت بهداشت،درمان و آموزش پزشكي در حاشيه اين سمينار در گفتوگو با خبرنگار «بهداشت و درمان» خبرگزاري دانشجويان ايران واحد علوم پزشكي تهران گفت: متخصصان زنان و مامايي بايستي غير از شرح حالي كه از مادران ميگيرند از امكانات آزمايشگاهي مانند سونوگرافي نيز بهرمند شوند تا بتواند در شناسايي فوري وضعيت جنين از آن استفاده كنند.
رييس انجمن علمي پريناتولوژي ايران افزود: همه آزمايشها و تكنيكهايي كه براي سلامت مادر و جنين لازم است بايستي در بازآموزيها و آموزشها مدنظر قرار گيرد و قصد اين سمينارها دخالت در كار راديولوژيست ها نيست بلكه تنها براي بالا بردن سطح علم متخصصان زنان و مامايي است.
وي با بيان اين كه خفگي جنين و نوزاد و عفونتها از شايعترين علت مرگ و مير نوزادان در كشورهاي مختلف است، گفت: در كشورهاي در حال توسعه حدود 30 درصد مرگ و ميرهاي نوزادان به دليل خفگي و حدود 30 درصد ديگر به دليل عفونت است و عوامل ديگري مانند مشكلات مادرزادي نيز وجود دارد كه در كشورهاي جهان سوم حدود 10 درصد و در كشورهاي صنعتي به دليل اينكه مشكلات عفونت و خفگي نوزادان در اين كشورها حل شده است، نزديك به 35 درصد است.
دكتر مرندي ادامه داد: در ايران علاوه بر عفونت و خفگي مشكلات نارسي نيز وجود دارد كه حدود 15 تا 20 درصد مرگ و ميرها در نوزادان را شامل مي شود.
رييس انجمن پريناتولوژي ايران گفت: اگر كاري كنيم تا جنين در داخل رحم و زماني كه به دنيا مي آيد دچار خفگي و كمبود اكسيژن نشود ميتوان از مرگ و مير، عدم رشد جنين در داخل رحم و خسارتهايي كه در رشد جسمي و عقلي در دوران بارداري براي نوزادان پيش مي آيد جلوگيري كرد.
وي در پايان خاطرنشان كرد: به همين دليل امروزه در كشور ما به دنبال ايجاد رشته فوق تخصص پرناتولوژي هستند كه تمام توجهاش به مسائل حول و حوش زايمان، اواخر بارداري و دوران زايمان و بلافاصله بعد از آن است.
گفتني است: اين سمينار شامل 28 سخنراني و 3 كارگاه آموزشي و 15 امتياز بازآموزي بود.
انتهاي پيام
چهارشنبه بیست و ششم بهمن ۱۳۸۴
حاملگي خارج رحمي
| حاملگي خارج رحمي |
 اطلاعات اوليه اطلاعات اوليه |
 توضيح كلي توضيح كلي |
 علايم شايع علايم شايع |
 علل علل |
 عوامل افزايشدهنده خطر عوامل افزايشدهنده خطر |
 پيشگيري پيشگيري |
 عواقب مورد انتظار عواقب مورد انتظار |
 عوارض احتمالي عوارض احتمالي |
 درمان درمان |
 اصول كلي اصول كلي |
 داروها داروها |
 فعاليت فعاليت |
 رژيم غذايي رژيم غذايي |
 در اين شرايط به پزشك خود مراجعه نماييد در اين شرايط به پزشك خود مراجعه نماييد |
|
|
 اطلاعات اوليه اطلاعات اوليه |
 توضيح كلي توضيح كلي |
| حاملگي خارج رحمي عبارت است از حاملگي در خارج از رحم. شايعترين جايي كه حاملگي خارج رحمي رخ ميدهد لولههاي رحمي هستند كه از تخمدان به رحم كشيده شدهاند. ساير جاها عبارتند از تخمدان، گردن رحم، يا اصولاً خارج از دستگاه تناسلي و در حفره شكم. از نظر آماري حدود 1 از هر 100 حاملگي در خارج از رحم رخ ميدهد. |
 علايم شايع علايم شايع |
| مراحل اوليه: عدم وقوع قاعدگي يا نامنظمي زمان قاعدگي لكهبيني يا خونريزي بدون توجيه درد يا دلپيچه در قسمت پايين شكم ندرتاً درد در شانه مراحل انتهايي: درد شكمي شديد و تند و تيز به صورت ناگهاني در اثر پارگي لوله رحمي منگي، غش، و شوك (رنگپريدگي، تند شدن ضربان قلب، پايين افتادن فشار خون و عرق سرد). اين علايم گاهي ممكن است قبل از درد يا همراه آن رخ دهند. |
 علل علل |
| تخمكي كه از تخمدان رها شده در خارج از رحم با اسپرم لقاح مييابد و در جايي خارج از رحم، كه معمولاً لوله رحمي است، كاشته ميشود. با بزرگ شدن رويان كاشته شده، لوله رحمي كش آمده و پاره ميشود و خونريزي داخلي خطرناكي كه جان زن را به خطر مياندازد رخ ميدهد. |
 عوامل افزايشدهنده خطر عوامل افزايشدهنده خطر |
| استفاده از دستگاه جلوگيري از حاملگي كه داخل رحم كار گذاشته ميشود (آي.يو.دي). سابقه عفونتهاي شكمي يا لگني وجود چسبندگيها (رشتههاي بافت جوشگاهي) در اثر اعمال جراحي قبلي سابقه حاملگي در لولههاي رحمي سابقه جراحي بر روي لولههاي رحمي يا رحم سابقه آندومتريت (التهاب آندومتريوم، بافت پوشاننده سطح داخلي رحم) وجود ناهنجاري در رحم |
 پيشگيري پيشگيري |
| از روشي غير از آييودي براي جلوگيري از حاملگي استفاده شود. در صورت بروز هر گونه عفونت لگني، سريعاً براي درمان مراجعه شود. |
 عواقب مورد انتظار عواقب مورد انتظار |
| حاملگي خارج رحمي نميتواند كامل شود يا جنيني را بپروراند كه توانايي زندگي داشته باشد. پاره شدن حاملگي خارج رحمي يك اورژانس است و بايد فوراً درمان شود. با تشخيص زود هنگام و انجام عمل جراحي، احتمال بهبود كامل زياد است. در 85%-50% از بيماران، حاملگيهاي بعدي طبيعي هستند. |
 عوارض احتمالي عوارض احتمالي |
| عفونت كم شدن توانايي باروري از دست دادن اعضايي از دستگاه تناسلي در اثر دشوار بودن عمل جراحي شوك و مرگ در اثر خونريزي داخلي |
 درمان درمان |
 اصول كلي اصول كلي |
| - اقدامات تشخيصي ممكن است شامل موارد زير باشند: حاملگي؛ سونوگرافي؛ كولدوسنتز (نمونهبرداري از مايع لگني با استفاده از يك سوزن كه به سقف مجراي تناسلي در عقب وارد ميشود)؛ لاپاروسكوپي (سوراخهاي كوچكي در شكم ايجاد ميشوند و از راه آنها وسايل لازم براي ديدن و درآوردن حاملگي خارج رحمي وارد ميشوند)؛ D&C (گشاد كردن و تراشيدن رحم با وسيلهاي به نام كورت)؛ و لاپاراتومي (عمل جراحي باز) تفحصي. - شايد بتوان ارزيابي و درمان را بدون بستري كردن بيمار به انجام رساند. - البته براي انجام عمل جراحي و مراقبتهاي حمايتي نياز است كه بيمار بستري شود. امكان دارد تزريق خون نيز ضرورت يابد. - عمل جراحي براي درآوردن رويان در حال رشد، جفت، و هر گونه بافت آسيب ديده. اگر نتوان لوله رحمي را ترميم نمود، اجباراً در آورده خواهد شد. حاملگي طبيعي با لوله رحمي باقيمانده (در طرف مقابل) امكانپذير است. پس از عمل جراحي: - بعد از 24 ساعت ميتوان روي بخيهها را شست. - براي رفع درد از گرما استفاده كنيد. ميتوانيد يك صفحه گرم كننده يا شيشه آب داغ را روي شكم يا كمر قرار دهيد. حمام آب داغ نيز باعث تخفيف ناراحتي و شل شدن عضلات ميشود. براي اين كار، 15-10 دقيقه در وان آب داغ بنشينيد. هرچند بار كه لازم باشد اين كار را تكرار كنيد. |
 داروها داروها |
| در بعضي از موارد كه حاملگي خارج رحمي زود تشخيص داده ميشود، هنوز پاره نشده باشد، يا به حالت مزمن درآمده باشد ميتوان از داروي متوتروكسات (كه در شيميدرماني نيز استفاده ميشود) بهره جست. اين دارو در حذف بافت حاملگي مؤثر است. اگر تصميم به تجويز اين دارو گرفته شود، برنامهريزي و پيگيري دقيق بيمار ضرورت دارد. پس از عمل جراحي ممكن است داروهاي ضد بارداري از گروه داروهاي ضدالتهابي غير استروييدي يا مخدرها براي 7-2 روز تجويز شوند. در صورت وجود عفونت آنتيبيوتيك تجويز ميشود. مكملهاي آهن براي كم خوني |
 فعاليت فعاليت |
| فعاليتهاي عادي خود، از جمله كار، را در زودترين زمان ممكن از سر گيرد. دوره نقاهت لاپاروسكوپي عموماً سريعتر از لاپاروتومي است. تا زمان ترميم كامل كه در پيگيري مشخص خواهد شد بايد از مقاربت جنسي خودداري شود. |
 رژيم غذايي رژيم غذايي |
| رژيم غذايي خاصي توصيه نميشود |
 در اين شرايط به پزشك خود مراجعه نماييد در اين شرايط به پزشك خود مراجعه نماييد |
|
اگر شما يا يكي از اعضاي خانوادهتان علايم حاملگي خارج رحمي داريد، خصوصاً علايم پارگي آن را. بلافاصله اورژانس را خبر كنيد. http://www.salamatiran.com/prgs/conditions-step.asp?t=151
|
چهارشنبه بیست و ششم بهمن ۱۳۸۴
پسر و استرس مادر
|
||||||||||
|
|
|
چهارشنبه بیست و ششم بهمن ۱۳۸۴
بهداشت رواني مادران و دوران بارداری
به طور كلـــي زنان در سال هاي باروري مستعد ابتلا به اختلال هاي اضطرابي و افسردگي هستند ، اما چگونگي ارتباط اين تغييرات با نخستين قاعدگي، حاملگي يا يائسگي كمتر شناخته شده است.
امروزه مشخص شده است كه اين تغييرات نهايتاً از عوامل زيستي ـ شيميايي از جمله تغيير سطوح هورمــــون ها ناشي مي شود.
عوامل زير، زنان را در معرض ابتلا به برخي از مشكلات رواني قرار مي دهد:
1 ـ سابقه خانوادگي افسردگي، اختلال اضطرابي و مصرف الكل
2 ـ سابقه فردي اختلال افسردگي، اضطراب خفيف حتي اگر هرگز براي درمان مراجعه نكرده باشد.
3 ـ سابقه افسردگي پس از زايمان ( در زايمان هاي قبلي)
4 ـ سابقه اندوه شديد در دوران بارداري
5 ـ سابقه تغيير خلق خفيف يا شديد پيش از قاعدگي
موقعيت هاي پر استرس زندگي، از جمله تعارض زناشويي، مشكلات شغلي، نگراني درباره دشواري هاي بارداري و مشكلات جسمي و رفتـــاري نوزاد نيز خطرناك مي باشد.
احساس كم تجربگي مادران جوان نيز منبع ديگري براي استرس است. كمبودهاي زندگي گذشته زن، نقش ها ، هـــويت و رابطه با همســر مي تواند در تغييرات رواني مادران باردار نقش داشته باشند.
برخي بارداري و زايمان را يكي از بحران هاي سه گانه در زندگي زنان مي دانند و معتقدند كه حداقل به اندازة دو بحران ديگر يعني بلوغ و يائسگي اهميت دارد.
بحران را به عنوان يك اختلال و يا تعارضي كه شخص نمي تواند حالت تعادل خود را حفظ كند تعريف مي كنند، در اين حالت روش هاي متداول براي حل مشكل كافي نيستند.
از آنجــا كه حاملگي از شايع ترين حوادث رشد و نمو طبيعــــي در خانواده است، مي تواند به عنوان يك بحران تكاملي در نظر گرفته شود.
ـ ترس ، اضطراب و نگراني به علت تغييرات جسمي و مشكلات مربوط به نقش مادري به خصوص در حاملگي هاي اول وجود دارد. ترس از زايمان را مي توان ترس عمومي دانست كه در اكثر موارد همان ترس از مرگ است. حتي آنان كه از زايمان و مادر شدن ترس ندارند در دقايق حساس زايمان اين ترس را تجربه مي كنند. علت ديگر ترس، وحشت از بيماري هاي ارثي است كه باعث نگراني برخي از مادران بخصوص آنهايي مي شود كه اطلاعات ناقص در مورد قوانين انتقال خصوصيات ارثي دارند.
به طوري كه هر چه محيط زن، ناامن تر و انگيزه بچه دار شدن ضعيف ترباشد از قدرت او براي غلبـــه بر ترس كاسته مي شود و علايم اضطراب آشكارتــــر مي گردد.
بسياري از اين نگراني هــا با شركت در كلاس و يــــا آموزش هاي انفرادي زنان باردار، و آماده شدن براي زايمان و يافتن پاسخ به سؤالات خود برطرف مي شود. ممكن است احساس كند كه فراموشكار شده در اين صورت بهتر است از آنچه مي خواهد بپرسد و بداند ليستي تهيه كرده و سعي كند از افراد متخصص جهت پيدا كردن پاسخ صحيح به سؤالاتش استفاده كند.
در صورتي كه زايمان ديرتر از موعد صورت گيرد ممكن است باعث نگراني زن، شوهر و اطرافيان گردد و مرتباً سؤال كنند كه چرا هنوز زايمان انجام نشده؛ بهتـــر است به اين پرسش ها توجه نكرده و فقط با پزشك خود مشورت كند و با آرامش به دستورهاي داده شده عمل كند.
چه بايد كرد:
1 ـ آموزش هاي لازم براي دختران جوان از طريق والدين آنان گذاشته شود و محتواي آن به گونه اي باشد كه اين گروه سني بدانند قاعدگي پديده اي طبيعي است و نكات بهداشتي و امكانات لازم را در اين مورد بشناسند و اين امكانات را در دسترس او قرار دهند.
2 ـ قبل از دوران حاملگي آموزش هاي لازم شامل فيزيولوژي حاملگي و زايمان و روش برخورد با همسران آنها داده شود.جامعه بايد بداند حاملگي امري مقدس است و يك خانم باردار از احترام بيشتري در اين دوران برخوردار است
3 ـ يائسگي در فرهنگ هاي مختلف مفهوم خاصي دارد، بهورزان عزيز نيز بايد اين باور را در زنان ايجاد كنند كه اين دوران هم دوران پايان مسؤوليت يك مرحله مهم از زندگي است و در بسياري از كشورها همانند دوران بلوغ اين دوران را جشن مي گيرند و به زن يائسه تبريك مي گويند.
به طور كلي انتظار مي رود كاركنان بهداشتي قادر باشند كه دانش و نگرش مردم را در اين زمينه به گونه اي ارتقا دهند كه همگان باور كنند اين سه پديده مقدس و طبيعي است و در آن صورت نگراني كاهش مي يابد.
www.salamat.ir
ما این مطلب را از سایت ایران سلامت بازگو می کنیم
http://community.iransalamat.com/about2143.html.
چهارشنبه بیست و ششم بهمن ۱۳۸۴
افسردگي پس ازايماني
دکترحمید سجاد
مدیر سایت
http://community.iransalamat.com/about2143.html
--------------------------------------------------------------------------------
افسردگي پس ازايماني (Postnatal depression)
ترجمه اشكان ناصح
نامي است كه به نوعي افسردگي كه در برخي موارد پس از وضع حمل زنان را مبتلا مي نمايد اطلاق مي شود. حدود يك زن از هر 10 زن اين افسردگي را تجربه مي نمايند. اين اختلال معمولا در خلال يك ماهه نخست پس از وضع حمل آغاز مي شود اما حتي مي تواند تا 6 ماه بعد نيز ظهورش به تعويق افتد. در بعضي موارد افسردگي پسازايماني كاملا كوتاه مدت است اما در موارد ديگر در صورت عدم مداخلات درماني ممكن است ماه ها يا حتي سال ها با طول انجامد. افسردگي پسازايماني نبايد با موارد خفيف افسردگي كه بسياري از زنان پس از تولد نوزاد تجربه مي نمايند يا اختلال جدي تر اما كمتر شايع روان پريشي زايمان كه گاهي اوقات در هفته هاي نخست تولد كودك رخ مي دهد اشتباه شود. پذيرش داشتن احساس افسردگي مسئله مهمي است ،تا نپذيريد براي دريافت كمك اقدام نخواهيد كرد. برخي مادران بر اين باورند كه درماندگي آنها ناشي از بي كفايتي خود آنها در مقام يك مادر يا شخص است و در نتيجه بيان احساساتشان براي ديگر اشخاص اكراه آميز است . آنها درك نمي كنند كه به افسردگي پسازايماني مبتلا شده اند و به درمان و حمايت نياز دارند. نشانه هاي افسردگي پسازايماني از شخصي تا شخص ديگر متفاوت است و حتي در يك شخص در زمان هاي مختلف مي تواند چهره هاي مختلفي به خود بگيرد. اما روي هم رفته شما ممكن است برخي حالات زير را تجربه نماييد. به عنوان مثال شما ممكن است احساس كنيد:
• ناشادي، خلق پايين يا غمگيني در اغلب اوقات يا احساس گناه يا نااميدي.
• تحريك پذيري يا خشم بدون دليل، يا تنيدگي و ناتواني در آرامش يافتن.
• دلشوره زياد، درباره سلامتي خودتان يا كودكتان يا موضوعات كوچكي كه در حالت طبيعي به راحتي با آنها مواجه مي شويد.
• ترس و سراسيمگي، به عنوان مثال درباره ترك منزل يا تنها ماندن در منزل با كودكتان. بعضي مادران حملات هول (panic) را با نشانه هايي چون سرگيجه، دردهاي قفسه سينه يا مشكلات تنفسي تجربه مي نمايند.
• فرسودگي و عدم توان براي مواجهه با مسائل ساده و اگر چه خيلي خسته هستيد ممكن است مشكلاتي در زمينه خواب و خوابيدن داشته باشيد.
• ناتواني در تمركز يافتن يا تصميم گيري يا علاقه مندي به موضوعات جاري يا سر و وضع خودتان.
• دردهاي بدون منشاء فيزيكي.
اگر شما هر يك از اين نشانه ها را در بيش از يك هفته تجربه نماييد و يا هر احساس مشوش كننده ديگر را، با پزشك خود مشورت كنيد. خوشبختانه افسردگي پسازايماني در كلينيك هاي درماني نسبت به سال هاي گذشته پذيرش و رسميت بسيار بيشتري يافته است. بسياري از كاركنان خدمات بهداشتي با ارائه پرسشنامه اي به مادران و گرفتن شرح وضعيت آنها در خلال 8 هفته پس از وضع حمل به آنها در شناسايي افسردگي پسازايماني كمك مي نمايند.علل افسردگي پسازايماني به طور قطعي شناخته شده نيست. احتمالا تركيبي از عوامل مؤثر كه از شخصي به شخص ديگر نيز متفاوت است در سبب شناسي اختلال مطرح هستند. پيشنهاد شده است كه در برخي موارد تغييرات هورموني كه به دنبال وضع حمل اتفاق مي افتد با وقوع اين اختلال مرتبط هستند. اگر چه هيچ سند معتبري در خصوص اين ادعا وجود ندارد. سطح استروژن، پروژسترون و ساير هورمون ها با سرعت زياد از هنگام تولد نوزاد كاهش مي يابند اما به نظر مي رسد كه تفاوت اساسي در اختلاف هورموني ميان زناني كه افسردگي پسازايماني را تجربه مي كنند و زنان ديگر كه اين اختلال را تجربه نمي كنند وجود ندارد. اما به هر حال ممكن است كه برخي زنان به اين تغييرات هورموني نسبت به ساير زنان آسيب پذيرتر باشند.
فاكتورهاي ديگري كه ممكن است در افسردگي پسازايماني مشاركت داشته باشند مشتمل است بر :
• تجربه قبلي افسردگي به ويژه افسردگي پسازايماني.
• فقدان حمايت از جانب همسر يا ساير نزديكان.
• پريشاني يا نااميدي در خلال يك تولد آسيب زا، مشكل يا پيش رس يا خاتمه دادن به حاملگي قبلي.
• رويدادهاي فشار زاي اخير از قبيل نقل مكان يا داغديدگي.
• مسائل جاري از قبيل فقر يا نگراني هاي مالي.
• توقعات غير واقع بينانه در رابطه با خويش يا نوزاد.
برخي زنان قادر به كشف دلايل روشني براي احساس تشديد افسردگي خود نيستند، اين هرگز به معناي غير واقعي بودن احساسات آنها نيست.
درمان افسردگي پسازايماني متنوع است اما مي تواند مشتمل باشد بر:
• دارودرماني. روان پزشك شما ممكن است برايتان داروي ضد افسردگي تجويز نمايد. البته اگر شما در حال شير دادن به نوزاد خود هستند ممكن است پزشك شما تمهيدات ديگري بينديشد و يا در صورت لزوم،قطع شير دادن توسط خودتان را تجويز نمايد.
• درمان هاي روانشناختي. ممكن است روانپزشك شما را به يك مشاور يا روانشناس ارجاع دهد تا با تأكيد بيشتري بر درمان هاي روانشناختي و رفتارها به شما در درك و اداره افسردگي تان كمك شود.
• درمان هاي حمايتي. احتمالا حمايت هاي رسمي و غير رسمي در كنار ساير درمان ها مكمل برنامه درماني خواهد بود.
شركت نزديكان و خصوصا همسر شما در برنامه درماني بسيار حائز اهميت است و آنها نيز مي بايست در خصوص افسردگي پسازايماني و نشانه هاي آن به درك درستي نائل آيند .
_________________
چهارشنبه بیست و ششم بهمن ۱۳۸۴
بیماری قلبی و بارداری
|
| |||
|
|
||||||||
دوشنبه بیست و چهارم بهمن ۱۳۸۴
سقط
| سوال دردناك : |
| ▲چرا جنين سقط ميشود؟ |
| ناراحت نشويد. اگر يك بار سقط داشتهايد، شانس موفقيت حاملگي بعدي شما مانند كسي است كه اصلا سقط نداشته است. |
| دكتر مهشيد چايچي بيان اين نكته كه زنان زيادي سقط خودبهخودي را تجربه ميكنند، دليل بر ساده انگاشتن اين اتفاق تلخ نيست. وقتي بارداري بدون تولد نوزاد خاتمه يابد، انگار كوه آرزوهايت فرو ريخته ودنيا بر سرت خراب ميشود. پاسخ به اين سوال كه: <چرا اين اتفاق رخ داد؟> نميتواند از درد آن بكاهد اما ميتواند كمك كند تا درك كني چرا پزشكت اصرار ميكند مراقبتهاي خاصي را انجام دهي تا قدمي هر چند كوچك در مسير آرزوهايت برداري. وقتي بچه مي افتد سقط يعني قطع بارداري پيش از هفته بيستم حاملگي و اصطلاح سقط خودبهخودي را پزشكان در مورد حاملگيهايي بكار ميبرند كه به علل طبيعي پايان مييابند. حدود 01 تا 02 درصد حاملگيها به سقط خودبهخودي ميانجامد. علايم سقط عبارتند از: لكهبيني يا خونريزي از مهبل درد يا انقباضات دردناك شكمي و يا كمري خروج بافت يا مايع از مهبل البته تا 04 درصد زنان حامله در زماني از حاملگي خونريزي را تجربه ميكنند، اما تنها نصف اين موارد به سقط ميانجامد. چرا و به چه علت؟ ورزش سبك، مقاربت جنسي، كار كردن يا حمل وسايل سنگين موجب سقط نميشود. تهوع و استفراغ اوايل بارداري حتي اگر بسيار شديد باشد، موجب سقط نميشود و هيچ شواهدي موجود نيست كه افتادن يا ضربه يا يك هراس ناگهاني بتواند موجب سقط شود. اما در اغلب موارد سقط، ميتوان ردپاي نقايص ژنتيكي را يافت. خيلي به ندرت ممكن است نقصي در سلامت مادر به عنوان علت زمينهاي وجود داشته باشد. علل ژنتيكي: تقريبا نيمي از سقطهاي اوليه بهدليل مشكلات ژنتيكي و كروموزومي جنين اتفاق ميافتد. بهطور مشخص، اين مشكلات از والدين به بچه ارث نرسيده، بلكه در نتيجه خطايي بوده كه بهطور شانسي در زمان تقسيم سلولي و نمو جنين رخ داده است. علل محيطي: در اين حالت سقط خودبهخود ديرتر بهوقوع ميپيوندد، مثلا حتي در سه ماهه دوم بارداري. اين علل عبارتند از: )1 افزايش شديد فشار خون مادر، )2 مرض قندكنترل نشده مادر و ساير اختلالات هورموني (هيپوتيروئيد)3 ) مشكلات سيستم ايمني و بيماريهاي خود ايمني )4 وجود استعداد لخته شدن خون )5 مشكلات رحمي يا گردن رحم )6 عفونتها مانند هرپس دستگاه تناسلي مادر. سقط در نگاه پزشك اگر شما بهدليل خونريزي از مهبل به پزشكتان مراجعه كنيد، او ابتدا يك معاينه لگني انجام ميدهد كه ببيند آيا دهانه رحم باز شده است يا نه. احتمالا يك سونوگرافي جهت بررسي وضعيت حاملگي شما انجام خواهد داد. بدين ترتيب او ميتواند از وجود جنين و ضربان قلب او مطمئن شود و اينكه آيا جنين طبق جدول رشد كافي داشته و اندازه او نسبت به كيسه زرده و كيسه آمنيون (كه دور جنين را گرفته) تناسب كافي دارد يا نه؟ انواع سقط يك تقسيم بندي قديمي ميگويد سقط 5 نوع است: )1 تهديد به سقط: زماني كه شما خونريزي داريد اما دهانه رحمتان هنوز باز نشده است، شما تهديد به سقط شدهايد. اين بدين معني نيست كه حتما شما جنين را سقط خواهيد كرد. اغلب اين نوع حاملگيها بدون مشكلات بيشتري ادامه مييابد. )2 سقط اجتنابناپذير: وقتي شما خونريزي داريد و رحمتان منقبض شده و دهانهاش باز شده است، يك سقط اجتنابناپذير در حال روي دادن است. در اين حالت نميتوان جلوي سقط را گرفت. )3 سقط كامل: اگر شما سقط جنين كرديد و هيچ چيزي از بافت حاملگي در رحم شما باقي نمانده در اين حالت سقط كامل بوده است كه معمولا سقطهاي قبل از هفته دوازدهم، كامل هستند. )4 سقط ناقص: اگر شما اغلب بافت حاملگي را دفع كردهايد اما كمي از آن هنوز در رحم باقي مانده است، شما يك سقط ناقص داشتهايد. )5 سقط فراموش شده: پزشكان به حالتي اين اصطلاح را اطلاق ميكنند كه سونوگرافي جنين را مرده نشان دهد يا جنين اصلا تشكيل نشده باشد، اما مادر هيچگونه علايم سقط نداشته باشد. معمولا در اين موارد هيچگونه اقدام درماني به جز حمايتهاي روحي لازم نيست. البته اگر شما خونريزي شديد، انقباضات شديد دردناك يا خطر عفونت داشته باشيد، حتما اقدام درماني توصيه ميشود. چه بايد كرد؟ اگر شما با تهديد به سقط روبرو شويد، پزشك به شما خواهد گفت كه بايد استراحت كنيد تا خونريزي يا درد شما فروكش كند. اگر چه نامعقول نيست اما هيچگونه شواهدي مبني بر اينكه استراحت بتواند تغييري در پيامد حاملگي ايجاد كند، موجود نيست. مهمترين اثر آن اين است كه به شما اطمينان ميدهد كه در صورت تهديد به سقط، دسترسي به مراقبتهاي پزشكي داريد. درصورت سقط ناكامل يا اجتنابناپذير، درمان جراحي در زماني كه دهانه رحم باز شده و شما خونريزي و درد داريد بهترين درمان است. بهدليل استفاده از سونوگرافي، اغلب زنان بسيار پيش از اينكه علايم سقط شروع شود، متوجه آن ميشوند. در اين صورت شما چند گزينه انتخابي خواهيد داشت. اول اينكه ميتوانيد هيچ اقدامي صورت ندهيد تا روند سقط به طور طبيعي پيش برود، دوم اينكه ميتوانيد با دارو اين روند را تسريع كنيد. مديريت بارداري: اين روش به شما اجازه ميدهد منتظر بمانيد تا بدن بافت حاملگي را بهطور طبيعي به بيرون براند. معمولا اين اتفاق در طي 1 تا 3 هفته بعد از مرگ جنين رخ ميدهد. اگر وضع شما پايدار است، علايم عفونت نداريد و نميخواهيد هيچ مداخله پزشكي صورت بگيرد، اين گزينه بهترين است. با اين وجود از نظر رواني خيلي سخت است كه صبر كني، وقتي ميداني كه بارداري پيشرفت نميكند! درمان دارويي: داروهاي مشخصي ميتوانند موجب شوند كه بدن شما بافت حاملگي را به بيرون براند. شما ميتوانيد از داروهاي خوراكي يا آنهايي كه از طريق مهبل تجويز ميشوند، استفاده كنيد. درمان جراحي: در يك عمل كوچك جراحي كه به آن دي- اند- سي يا كورتاژ ميگويند، گردن رحم باز شده و محتويات (ساكحاملگي) به آرامي به خارج رحم مكيده ميشود. گاهي اين وسيله بلند با يك حلقه در سر آن (كورت) بعد از مكش مورد استفاده قرار ميگيرد تا ديوارههاي رحم تراشيده شود و بدين وسيله از تخليه آن اطمينان خاطر پيدا شود. خانمها مواظب باشيد! )1 هر چه سن شما بيشتر باشد بهخصوص اگر بالاي 53 سال داشته باشيد، بيشتر مستعد سقط هستيد. )2 زناني كه دو بار يا بيشتر حامله شدهاند بيشتر در معرض خطرند. )3 اگر قبلا سه بار يا بيشتر سقط جنين داشتهايد، احتمال سقط در شما بيشتر است. )4 زنان سيگاري در معرض بروز سقط بيشتري هستند. )5 آنهايي كه در بارداري الكل مصرف ميكنند دو برابر زناني كه مصرف نميكنند، دچار سقط ميشوند. )6 طبق شواهد مصرف روزانه كافئين موجب سقط ميشود. (طبق بعضي مطالعات مصرف 4 تا 5 فنجان قهوه با افزايش خطر سقط همراه است.) )7 زناني كه بيماريهاي جسمي مانند ديابت و مشكلات تيروئيد و عفونتهاي لگني و رحمي دارند بيشتر در معرض خطر هستند. ختم كلام شما از نظر بدني خيلي زود بعد از سقط به حالت طبيعي بازميگرديد. اما بهبودي روحي- رواني ممكن است بيشتر طول بكشد. ممكن است بلافاصله بعد از دوره ماهانه بعدي، حامله شويد، اما عاقلانه اين است كه چند دوره ماهانه صبر كنيد تا هم از نظر بدني و هم از نظر روحي براي يك بارداري جديد آماده شويد. اگر يك بار سقط داشتهايد، شانس موفقيت حاملگي بعدي شما مانند كسي است كه اصلا سقط نداشته است. اگر شما سه بار پيدرپي دچار سقط خود به خودي شدهايد، براي بررسي علل قابل درمان آن به متخصص مراجعه كنيد. |
دوشنبه بیست و چهارم بهمن ۱۳۸۴
مادر باهوش
| |||||
| دكتر سيدمحمد ابوترابي مادر شدن مغز را تغيير ميدهد بر اساس نتايج تحقيقات دانشمندان دانشگاه ريچموند،هورمونهايي كه در دوران بارداري و حتي بعد از تولد نوزاد ترشح ميشود، باعث تغييرات طولاني مدتي در مغز موشهاي مونث ميشود كه توانمندي آنها را در يادگيري وظايف جديد افزايش ميدهد. اگر چه اين تحقيق محدود به حيوانات آزمايشگاهي بوده است ولي محققان معتقدند كه نتايج آن به انسان هم قابل تعميم است و هوش و تواناييهاي ذهني زنها هم بعد از مادر شدن افزايش مييابد. دكتر كنيزلي،استاد دانشگاه ريچموند و سرپرست اين تحقيق در اينباره ميگويد:<انسان هم پستاندار است و سوابق هورموني پستانداران معمولا مشابه بوده و علايق و رفتارهاي دوران بارداري و پس از زايمان اغلب پستانداران مشابه هم است. همچنين تغييرات پاسخهاي مغزي انسان و موش در اين مورد بسيار شبيه همديگر است.> به اين ترتيب، اگر چه دردهاي زايماني و سختيهاي آن براي مدت كوتاهي در همان دوران زايمان، ذهن مادر را از كار مياندازد ولي بعد از آن به طرز معجزه آسايي هوش و قابليتهاي ذهني مادر افزايش مييابد. شايد به همين دليل است كه بسياري از زنان تازه بعد از بچهدار شدن ميتوانند عليرغم مشغله زيادكاري و ذهني، به دانشگاه بروند و به خوبي تحصيل كنند. دانشمندان دانشگاه ريچموند معتقدند، مادر شدن باعث ايجاد تغييراتي در شكل و اندازه نواحي خاصي از مغز ميشود كه تا دهها سال باقي ميماند. اين محققان ميگويند، مغز مادر به سرعت براي برآمدن از عهده وظايف مادر شدن و بچهداري تغيير ميكند و اين تغييرات به حدي است كه حتي حواس مادر تقويت ميشود و او ميتواند صداها و بوهاي ضعيف فرزند خود را بشنوند و او را بشناسد. اما اينكه هورمونهاي دوران بارداري باعث ايجاد چنين تغييراتي ميشوند يا مسئوليت مادر شدن، مسئلهاي است كه شايد كمي مورد اختلاف صاحبنظران باشد. محققان دانشگاه ريچموند بر اين باورند كه هم تغييرات هورموني و هم مسئوليت مادر شدن علت افزايش كارايي ذهني و افزايش هوش و ذكاوت مادران است. مادرها صبورترند افزايش هوش و ذكاوت زنان در اثر مادر شدن تنها فوايد رواني و ذهني مادر شدن نيست.چرا كه محققان اين دانشگاه در تحقيقي ديگر حدود 2 سال قبل ثابت كردند كه يك مادر در برابر فشارها و استرسهاي رواني آرامتر و منطقيتر است. اين دانشمندان معتقدند، ترشح هورمونهاي دوران بارداري كه باعث ميشود مغز مادر با شرايط جديد بچهدار شدن تطابق پيدا كند، باعث افزايش صبر و تحمل وي ميشود. |
تاریخ درج خبر:
شنبه 15بهمن 1384
دوشنبه بیست و چهارم بهمن ۱۳۸۴
مصرف داروهاي ضد افسردگي توسط مادر باردار، سلامت يک سوم نوزادان را تهديد مي کند
یکشنبه بیست و سوم بهمن ۱۳۸۴
قبل از تولد / بعد از تولد
گروه پایین نوزاد با همان حالتهای صورت است . با هم مقایسه کنید .
http ://webperso.easyconnect.fr/baillement/image-ter/fetal.yawn4.gif
://webperso.easyconnect.fr/baillement/image-ter/fetal.yawn4.gif
یکشنبه بیست و سوم بهمن ۱۳۸۴
عکسی رنگی از جنین
یکشنبه بیست و سوم بهمن ۱۳۸۴
جنین در حالی که از او تصویر برداری می شود.

http://yalenewhavenhealth.org/library/healthguide/en-us/support/topic.asp?hwid=aa78781
این تصویر ، جنین داخل رحم را نشان می دهد در حالی که تصویر او توسط سونوگرافی در حال ثبت است . پروب و دست سونولوژیست بر روی شکم زن باردار قرار دارد.
یکشنبه بیست و سوم بهمن ۱۳۸۴
گردش خون جفت/ ویژه گروه پزشکی
یکشنبه بیست و سوم بهمن ۱۳۸۴
مانیتورینگ قلب جنین / ویژه گروه پزشکی
 //www.seifmedgraphics.com/proofs/fetal/ex2.jpg
//www.seifmedgraphics.com/proofs/fetal/ex2.jpg
این تصاویر کنترل قلب جنین در حالتهای مختلف توسط مانیتور را نشان می دهد.
یکشنبه بیست و سوم بهمن ۱۳۸۴
دفع مکونیوم ( مدفوع )در جنین / ویژه گروه پزشکی
یکشنبه بیست و سوم بهمن ۱۳۸۴
تصویر 3 بعدی جنین
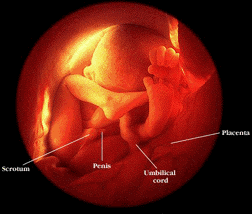 جنین ۴۰ هفته در رحم
جنین ۴۰ هفته در رحم
جنین پسر می باشد . تصویر ۳ بعدی است .
یکشنبه بیست و سوم بهمن ۱۳۸۴
تکامل جنین
 شماره ۱: جنین ۵ هفته
شماره ۱: جنین ۵ هفته
شماره۲: جنین ۸ هفته
شماره۳: جنین ۱۳هفته
شنبه بیست و دوم بهمن ۱۳۸۴
روشهای جلوگیری از بارداری
قرصهای خوراکی جلوگیری از حاملگی نوع ترکیبی
قرصهاي دوران شيردهي يا قرصهاي خوراکي که فقط پروژستين دارند
روشهاي تزريقي جلوگيري از حاملگي
کپسولهاي کاشتني جلوگيري از حاملگي
ابزار داخل رحمي (آي يو دي)
کاندوم
بستن لوله ها در زن (توبکتومي)
بستن لوله ها در مرد (وازکتومي)
روشهاي متفرقه براي پيشگيري از بارداري
تنظیم خانواده
تعریف سازمان جهانی ازتنظیم خانواده چنین است: تنظیم خانواده مشتمل بر اقدامهایی است که افراد و زوجها را یاری می دهد تا از داشتن فرزند نا خواسته جلوگیری کنند فاصله بین فرزندان خود را تنظیم کنند زمان تولد فرزندان را با سن و شرایط دیگر خود تطبیق دهند و آگاهانه درباره تعداد فرزندان خود تصمیم بگیرند. خدماتی که این نیات را میسر می سازد مشتمل بر : آموزش و مشاوره درباره تنظیم خانواده ، تامین وسایل جلوگیری از حاملگی ، کمک به کسانی که دچار ناباروری هستند و آموزش پدران درباره خانواده و فرزندان. شناخت روشهای جلوگیری از حاملگی و آگاهی نسبت به مزایا و معایب هر روش می تواند زوجها را برای انتخاب مناسب ترین روش در پیشگیری از تولدی ناخواسته راهنمایی کند.
روشهای جلوگیری از بارداری
حاملگی حاصل پيوند ( لقاح) تخمک زدن و اسپرم مرد است. برای جلوگیری از حاملگی باید مانع این پیوند شد. این کار از چند راه ميسر است:
الف: ممانعت از آزاد شدن تخمک زن
روشهای هورمونی از این راه سبب جلوگیری از حاملگی می شوند. مثل قرصهای خوراکی دارای دو نوع هورمون قرصهایی که فقط یک نوع هورمون دارند هورمونهای تزریقی و کپسولهای کاشتنی.
ب: روشهای مکانیکی:
در این روشها بر سر راه حرکت اسپرم به درون رحم و ملاقات با تخمک یا لانه گزینی تخم حاصل از لقاح مانع ایجاد شود. مثل ابزارهای داخل رحمی ( انواع آی يو دي) انواع غلافهایی که مردان یا زنان از آنها استفاده می کنند و انواع داروها و موادی که سبب کشته شدن اسپرم می شود.
ج: روشهای جراحي:
می توان با عمل جراحی لوله هایی را که در زن سبب انتقال تخمک و در مرد مسير حرکت اسپرم می باشد، بست. دسترسی به لوله های مرد بسيار آسانتر است و در شيوه های امروزين ، بستن اين لوله ها حتي بدون استفاده از تيغ جراحي ميسر مي گردد.
د: روشهاي طبيعي:
تخمک و اسپرم ، عمر محدود دارند. اگر در روزهایی که تخمک آزاد شده از تخمدان حيات دارد نزديکي صورت نگيرد بديهي است که لقاحی در کار نخواهد بود و از حاملگی جلوگيري مي شود. اساس روشهاي طبيعي همين نکته است.
پيشرفتهاي تکنولوژيک امروز ، خوشبختانه دسترسي به وسایل و روشهاي متنوع تر و موثر تر براي جلوگيري از حاملگي را ميسر ساخته است.
چند نکته مهم:
1- اولين مقاربت نيز مي تواند منجر به حاملگي شود.
2- دوش گرفتن و شستشو پس از نزديکي نمي تواند از حاملگي جلوگيري کند.
3- حاملگي حتي با داشتن پرده بکارت ( در دوران عقد) نيز احتمال دارد.
1/الف
قرصهای خوراکی جلوگیری از حاملگی نوع ترکیبی
قرصها دارای هورمونهای ساختگی زنانه شبیه استروژن و پروژسترون طبیعی است. قرص اگر به قاعده خورده شود در جلاین وگیری از حاملگی تاثير فراوان خواهد داشت. و 99/9 درصد از زوجهایی که این شیوه را برای جلوگیری از حاملگی انتخاب کرده اند و از آن به طور منظم و درست استفاده می کنند. در طول یک سال از حاملگی نا خواسته مصون بوده اند.بهترین و مطمئن ترین روش پیشکیری از حاملگی در ابتدای ازدواج استفاده از قرصهای خوراکی جلوگیری از حاملگی است.
مزايا
قرص کاملا موثر و بی خطر و بازگشت پذير است.
قرص علاوه بر خاصيت جلوگيري از حاملگي چند اثر بهداشتي عمده دارد.
1- کاهش احتمال ابتلا به سرطان جسم رحم
2- کاهش احتمال ابتلا به سرطان تخمدان
3- محافظت در برابر بيماريهايي چون بيماري التهابي لگن خاصره و بيماريهاي خوش خيم پستان
4- محافظت در مقابل کم خوني به علت کم شدن حجم خون عادت ماهانه زن
5- کاهش ميزان بروز حاملگيهاي خارج از رحم
6- منظم تر شدن عادت ماهانه و کاهش دردهاي اين دوران
7- کمک به درمان جوشهاي صورت
عوارض جانبي
قرص اثر بعضي از داروها مانند داروي ضد افسردگي و آرام بخشها را زيادتر ميکند.از جمله عوارض قرصها عبارتست از :
لکه بيني و بي نظمي عادت ماهانه ، تهوع ، سر دردهاي خفيف، دردناک شدن پستانها ، مختصري کاهش يا افزايش وزن ، و تغيير خلق و خو . علائمي مانند تهوع و استفراغ و سردرد دو سه ماه پس از خوردن قرص به تدریج کم می شود. قرصهاي ترکيبي حجم شير مادر را کم مي کند. بنابراين زنان شيرده در 6 ماهه اول بعد از زايمان نبايد از این قرصها استفاده کنند.
روش استفاده از قرص
قرص را باید هر روز و معمولا در ساعتی معين خوردبهتر است قرص پس از شام و قبل از خواب خورده شود. در خوردن قرص اولين روز قاعدگي روز اول محسوب ميگرددو بر اين اساس در روز پنجم قاعدگي خواه خونريزي تمام شده يا ادامه داشته باشد اولين قرص خورده مي شود. پس از 21 روز قرص ها به پايان مي رسد .7 روز کامل خورده نمي شوداز روز هشتم به بعد خوردن قرص آغاز ميشود.در هفته اول براي اطمينان بيشتر علاوه بر قرص بايد از روش ديگري نيز مثل کاندوم استفاده کرد.در صورت فراموشي احتمال حامله شدن در ميان است.اگر زني يک شب خوردن قرص را فراموش کند به محض اينکه متوجه اين نکته شد بايد قرص را بخورد. اگر تا شب بعد به يادش نيامد شب بعد دو قرص بخورد. اگر دو شب پشت سر هم فراموش کرده باشد در دو شب بعد هر بار دو قرص بخورد در مجموع 4 قرص و براي اطمينان تا تمام شدن قرص هاي آن بسته از روش ديگري استفاده کند.اگر سه شب پشت سز هم يا بيشتر خوردن قرص فراموش شده باشد بايد از خوردن بقيه قرص ها خودداري گردد و از روش ديگري براي جلوگيري از حاملگي استفاده شود تا قاعدگي آغاز گردد سپس از روز پنجم قاعدگي خوردن قرص هاي بسته جديد آغاز شود. در خانمهایی که به طور مرتب قرص مي خورند معاينات باليني مثل اندازه گيري وزن و فشار خون ، معاينه پستان ، معاينه لگن و لمس کبد ابتدا سه ماه پس از شروع قرص و پس از آن هر سال يک بار ضرورت دارد.
1/ب
قرصهاي دوران شيردهي يا قرصهاي خوراکي که فقط پروژستين دارند.
اين قرصها به جاي هر دو هورمون پروژسترون و استروژن فقط حاوي هورمون شبه پروژسترون هستند. ميزان اثر قرصهايي که فقط پروژسترون دارند اندکي کمتر از قرصهاي خوراکي ترکيبي است.اين نوع قرص ، اگر به درستي و به طور مستمر مصرف شود 99/5 درصد و اگر به طور معمول خورده شود تا 95 درصد از حاملگي جلوگيري مي کند. اين قرصها بر کميت و کيفيت شير مادر اثر ندارد.استفاده از قرصهاي ميني پيل در طول مدت شير دادن احتمال حامله شدن مادر را از ميان مي برد. بسته هاي اين قرصها 28 تايي است. هر روز در ساعت معين يک قرص خورده ميشود. با تمام شدن هر بسته از شب بعد بدون فاصله خوردن قرصهاي بسته بعد آغاز مي شود.
در صورت فراموش كردن مصرف قرص
چنانچه پيش از۱۲ ساعت از زمان هميشگي ، خوردن قرص را به ياد آوريد ، بلافاصله يك قرص مصرف كنيد .
چنانچه بعد از ۱۲ساعت به ياد آورديد كه يك قرص يا بيشتر را فراموش كرده ايد ، مصرف بقيه قرص ها را ادامه داده و قرص هاي فراموش شده رامصرف نكنيد . در عوض به منظور پيشگري از بارداري نا خواسته حتماً به طور همزمان با مصرف بقيه قرص ها از روش ديگري ، مثل كاندوم ، استفاده كنيد .
2/ روشهاي تزريقي جلوگيري از حاملگي
تزريق هورمون پروژسترون ( و در بعضي موارد همراه با استروژن ) به صورت ماهانه در چين و آمريکاي لاتين طرفدار دارد و ۵/۱ ميليون زن از اين وسيله استفاده مي کنند و يکي از روشهاي قابل برگشت پيشگيري از حاملگي است .
آمپولهاي ضدحاملگي تزريقي اگر به طور صحيح استفاده شوند ، در زمره مؤثرترين روشها به شمار مي روند و دراغلب فرهنگها مورد قبول هستند .
اين آمپولها حاوي نوعي هورمون پروژسترون هستند و نوعي از آنها به مدت ۳ ماه اثر دارد .
اصولاً روشهاي ضدبارداري تزريقي براي زوجهاي زير مناسب است :
زوجهايي که خانواده خود را کامل کرده اما تمايلي براي بستن لوله ها ندارند .
خانمهايي که به بچه خود شير مي دهند و مايل هستند از يک روش پيشگيري از بارداري استفاده کنند . لذا ۶ هفته پس از زايمان مي توانند اين روش را بکار ببرند .
خانمهايي که شوهرانشان وازکتومي شده اند و تا منفي شدن آزمايش اسپرم آنها ، بايد از روش ديگري استفاده کنند .
افرادي که در مکان ثابتي زندگي نمي کنند و هميشه جابجايي و تغيير مکان دارند مانند عشاير .
خانم هايي که واکسن سرخجه زده اند و چند ماهي نبايد حامله شوند .
کساني که در استفاده از روشهاي ديگر مثل قرصهاي خوراکي که نياز به يادآوري روزانه دارد ، موفق نبوده اند .
موارد منع مصرف :
حاملگي ، سرطان پستان يا دستگاه تناسلي زنان ، خونريزي رحمي با دليل ناشناخته ، بيماري عروقي قلبي و لخته شدن خون ، سرطان و يا مشکوک به وجود سرطان ، توده پستاني يا ترشح غيرطبيعي از پستان ، بيماري وخيم کبدي و زردي و بيماري قند .
عوارض :
تغييرات قاعدگي بصورت قطع ، لکه بيني و نامنظمي قاعدگي .
احساس درد در پستانها .
سردرد .
افزايش وزن .
کاهش ميل جنسي .
برگشت باروري با تأخير همراه است و بطور متوسط چند ماه بعد از آخرين تزريق ، قدرت باروري باز مي شود بيش از ۹۰٪ زنان مصرف کننده در طي ۲ سال بعد از قطع حامله شده اند .
زمان اولين تزريق :
در ۵ روز اول قاعدگي تزريق مي شود . در صورت تمايل به ادامه پيشگيري از بارداري ، تزريق بعدي سه ماه بعد خواهد بود .
بلافاصله بعد از سقط .
خانمهايي که تازه زايمان کرده و به نوزاد خويش شير نمي دهند ، مي توانند بلافاصله از آمپول ها استفاده کنند .
درخانمهاي شيرده بهتر است ۶ هفته پس از از زايمان تزريق انجام شود .
* توجه :
چنانچه خونريزي قاعدگي شديد و به صورت دفع لخته باشد و يا بيشتر از ده روز طول بکشد و يا چنانچه بين دو قاعدگي لکه بيني طولاني وجود داشته باشد بايستي به پزشک مراجعه کرد .
واقعيتهايي در برابر باورهاي غلط موجود
آمپولهاي تزريقي در زنان ايجاد نازايي نمي کند و پس از گذشت يکسال از آخرين تزريق قدرت باروري مشابه افراد ديگر خواهد بود .
آمپولهاي تزريقي باعث سرطان نمي شود .
فوايد آمپولهاي تزريقي
بسيار مؤثر است .
قابل برگشت است .
احتمال سرطان رحم و تخمدان کاهش مي يابد .
مصرف آن آسان است .
عوارض استروژن را ندارد .
حجم شير را در زنان افزايش مي دهد .
اثري بر روابط جنسي ندارد .
3/ کپسولهاي کاشتني جلوگيري از حاملگي
نورپلانت متشکل از ۶ کپسول است که در زير پوست بازو در قسمت داخلي تحتاني يا فوقاني کاشته مي شوند ، ۶ کپسول است که به تدريج هورمون آزاد مي کنند و بمدت ۵ سال مؤثر است . نوع ديگر آن دو کپسول است که در فنلاند تائيد شده است و حداقل سه سال از حاملگي پيشگيري مي کند . اين روش در بسياري از کشورهاي دنيا از جمله ايران مورد استفاده است .
نورپلانت حداقل بمدت ۵ سال مؤثر است . نورپلانت يک روش قابل برگشت است و ۲۴ ساعت بعد از برداشتن آن تخمک گذاري به صورت قبل ( طبيعي ) برمي گردد و ۷۶ درصد زناني که از اين روش استفاده کرده اند در انتهاي سال بعد از برداشتن حامله شده اند . در بسياري از کشورها به عنوان روش پيشگيري از حاملگي تأييد شده است . اين کپسولها غير قابل جذب هستند و بتدريج زيرپوست هورمون آزاد مي کنند .
مزایا
استفاده از آن راحت است .
تا ۵ سال از بارداري پيشگيري مي کند .
اختلالي در فعاليتهاي عادي فرد ، تمايلات جنسي يا تماس جنسي بوجود نمي آورد .
هيچگونه محدوديت سني در استفاده از آن وجود ندارد .
زناني که در نزديک سن يائسگي هستند ، مي توانند از اين روش استفاده کنند .
تأثيري بر شيردهي ندارد . خانمهايي که در حال شيردادن هستند مي توانند از اين روش ۶ هفته پس از زايمان استفاده کنند .
روشي است که ارتباطي به مقاربت ندارد نياز به هيچگونه اقدامي قبل از تماس جنسي ندارد .
عوارض جانبي نورپلانت :
اکثر عوارض جانبي شناخته شده جدي نيستند و نمي توان بروز اين عوارض را صرفاً به دليل استفاده از نورپلانت دانست . شايعترين اين عوارض تغيير در الگوي خونريزي قاعدگي است .
اين تغييرات شامل تغيير در فاصله بين خونريزيها ، افزايش مدت و مقدار خونريزي عادت ماهانه و لکه بيني است .
اين بي نظمي ها و به طور کلي اکثر عوارض نورپلانت ، به تدريج و به مرور زمان ( در فاصله ۶ تا ۱۲ ماهگي ) کاهش يافته و پس از سال دوم بسيار کمتر اتفاق مي افتند ، اما مي توانند در هر زمان ايجاد شوند .
غير از اختلالات قاعدگي از ديگر عوارض نورپلانت به ترتيب شيوع مي توان به موارد زير اشاره نمود :
سرگيجه و حالت تهوع ، سردرد ، تغييرات خلق ، تغيير اشتها ، تغيير وزن ، جوش صورت ، تاري ديد ، درد در قسمت سينه ، کاهش ميل جنسي ، کم خوني ،حساسيت در پستان ، پرمويي ، التهاب پوست .
زمان کاشتن :
در هفت روز اول قاعدگي
بلافاصله پس از سقط يا در هفت روز اول پس از سقط .
اگر شيردهي وجود دارد ، نورپلانت را مي توان ۶ هفته پس از زايمان کاشت .
اگر شيردهي وجود ندارد ، نورپلانت را تا حداکثر ۴ هفته پس از زايمان بايد کاشت .
نحوه کاشتن و برداشتن :
کاشتن نورپلانت با بي حسي موضعي و ايجاد شکاف کوچکي در زير پوست بازو و تحت شرايط استيريل انجام مي شود و اين عمل جراحي کوچک حدود ۱۰ دقيقه طول مي کشد و نياز به بخيه ندارد . برداشتن آن هم ۱۰ تا ۱۵ دقيقه طول مي کشد .
در محل بي حسي براي يک يا دو روز ممکن است قدري التهاب يا گرمي ايجاد شود .
بانداژي که پس از کاشتن کپسول انجام شده است ، پس از سه روز برداشته شده و برداشتن گاز و چسب محل کاشت پس از ۵ روز بايد انجام شود .
محل کاشتن تا سه روز خشک نگه داشته شود .
اختلالات قاعدگي ممکن است ايجاد شود ولي دليل بر عدم پيشگيري از حاملگي نيست .
اولين ويزيت يک هفته پس از کاشتن کپسول و ويزيت هاي بعدي به ترتيب سه ماه و شش ماه بعد است وسپس سالي يکبار بايد ويزيت گردد . خارج کردن کپسولها پس از ۵ سال ضروري است . قبل از اين مدت نيز هر موقع که فرد بخواهد بايد کپسولها را خارج کرد .
احتمال بارداري پس از ۳ ماه از برداشتن نورپلانت ۴۰٪ و پس از ۲۴ ماه ۹۰٪ مي باشد .
در صورت مشاهده موارد زير بايد به پزشک مراجعه کرد :
خارج شدن يکي از کپسولها .
درد شديد غيرقابل تحمل بازو .
باقي ماندن علائم گرما ، قرمزي يا درد در محل کاشتن کپسول .
دردهاي شديد قسمت تحتاني شکم .
علائم هشدار دهنده :
در صورت مشاهده هر يک از موارد زير بايد براي خارج کردن کپسولها مراجعه شود :
سردرد شديد و تکرارشونده به فرم ميگرن براي اولين بار .
اختلال ناگهاني در بينايي .
ايجاد درد ناگهاني و تورم در ساق پا و يا تنگي نفس شديد و ناگهاني همراه با سرفه و خلط خوني .
بروز حاملگي .
واقعيتهايي در برابر باورهاي غلط موجود
نورپلانت باعث سرطان نمي شود .
نورپلانت از محل کاشت خود حرکت نمي کند و کپسولها پس از کاشته شدن از زيرپوست بازو تغيير محل نمي دهد .
نورپلانت هيچگونه تأثيري بر روي حاملگي ندارد .
4/ابزار داخل رحمي (آي يو دي)
آي . يو .دي وسيله كوچكي از جنس پلاستيك است كه گاه در بدنه آن مس يا هورمون نيز تعبيه شده است. كاربرد اين وسيله روشي مطمئن ، مؤثر و طولاني مدت براي پيشگيري از بارداري مي باشد .
آي .يو . دي براي چه افرادي مناسب تر است ؟
- خانم هاي شيرده
- خانم هايي كه تمايلي به استفاده از روشهاي هورموني ندارند و يا به دليل بيماري در استفاده از روشهاي ديگر پيشگيري از بارداري مشكل دارند .
- خانم هايي كه ترجيح مي دهند روشي را انتخاب كنند كه نياز به مصرف روزانه يا استفاده براي هر بار نزديكي نداشته باشد .
- خانم هايي كه تعداد فرزندانشان كافي است ، ولي تمايلي به استفاده از روش بستن لوله ها ندارند.
- خانم هايي كه حداقل يكبار زايمان كرده و به يك روش موثر و مناسب احتياج دارند .
عوارض
- افزايش حجم و مدت خونريزي قاعدگي ، كه معمولاً پس از چند دوره قاعدگي بر طرف شده به حالت قبل باز مي گردد.
- خروج خود به خود آي . يو. دي ، كه بيشتر در ماه اول در جا گذاري آي . يو . دي ويا پس از زايمان ديده مي شود .
- عفونت لگن و دستگاه تناسلي
مزايا
- در مقاربت زن و شوهر دخالتي ندارد .
- نياز به ياد آوري روزانه ندارد .
- اثرات زيان باري بر حاملگي هاي بعدي ندارد .
- بلافاصله پس از برداشتن آي. يو.دي ، حاملگي به طور طبيعي اتفاق مي افتد .
موارد منع مصرف
- خونريزي هاي نا شناخته رحمي
- بيماريهاي انعقادي خون
- نا هنجاريهاي مادر زادي رحمي
- سرطان هاي دستگاه تناسلي
- عفونت هاي لگني
- حاملگي و يا مشكوك بودن به حاملگي
- سابقه بيماريهاي قلبي
- سابقه حاملگي خارج از رحم
- قاعدگي طولاني توأم با كم خوني
- خونريزي هاي شديد و دردناك به هنگام قاعدگي
زمان مناسب براي گذاشتن آي . يو . دي
- در روزهاي دوم تا پنجم قاعدگي
- شش هفته پس از زايمان
- بلافاصله پس از سقط هاي كمتر از سه ماه بارداري
- شش هفته پس از سقط هاي بالاتر از سه ماه بارداري
مراقبت هاي لازم پس از گذاشتن آي .يو . دي
- در ماه اول گذاشتن آي. يو . دي بايد از روشهاي پيشگيري ديگري به طور همزمان استفاده كرد.
- جهت كنترل و معاينه بايستي يك ماه بعد ، سه ماه بعد و سپس سالي يكبار به مركز بهداشتي يا پزشكي مراجعه نمود .
- در خانم هايي كه در طول سه سال اخير آزمايش سرطان دهانه رحم (تست پاپ اسمير ) انجام نداده اند، انجام اين آزمايش
ضروري است .
- تعويض آي . يو . دي پس از پايان مدت زمان اثر آن ضروري است .
5/کاندوم
يكي از روشهاي پيشگيري از بارداري كاندوم (پوشش يا غلاف ) است كه توسط مردان مورد استفاده قرار مي گيرد و از وارد شدن مايع مني به داخل مجراي تناسلي زن جلوگيري مي كند . اين وسيله از پلاستيك نازك تهيه شده و از قابليت ارتجاعي زيادي برخوردار مي باشد .
مزاياي كاندوم
- يكبار مصرف است .
- نقش بسزايي در درمان انزال زود رس مردان دارد .
- در جلوگيري از بيماريهاي مقاربتي ، از جمله ايدز ، مؤثر است .
- قدرت نعوظ را در افراد مسن يا كساني كه اعمال جراحي قسمت تحتاني شكم داشته اند ، حفظ مي كند
- در زماني كه نسبت به اسپرم همسرشان حساسيت و آلژي دارند ، نقش حفاظتي دارد .
- به دليل كاهش انتقال بيماريهاي مقاربتي ، خطر ابتلاي زنان را به سرطان دهانه رحم كاهش مي دهد .
طريقه مصرف
- پيش از شروع نزديكي ، بايد كاندوم را بر روي آلت در حال نعوظ كشيد زيرا ترشحاتي كه مردان پيش از انزال كامل دارند ، حاوي سلول نطفه بوده و از اين رو ممكن است باعث ايجاد حاملگي شود.
- بايد كاندوم را طوري استفاده كرد كه فضاي خالي كوچكي در انتهاي آن باقي بماند تا مايع مني در آن جمع شود .
- كاندوم بايد تمامي طول آلت تا قاعده را بپوشاند .
- بلافاصله پس از انزال ، در حالي كه هنوز در حالت نعوظ قرار دارد ، بايد براي خارج نمودن كاندوم اقدام نمود . عمل خروج بايستي با گرفتن لبه كاندوم صورت گيرد تا از سر خوردن كاندوم و نشت مني جلوگيري شود .
نكات مهم
- هر كاندوم را بايد يكبار مورد استفاده قرار داد و پس از مصرف از بين برد .
- دقت كنيد كه كاندوم سوراخ نباشد و يا در اثر تماس با ناخن يا اجسام ديگر نيز پاره نشود .
- قبل از استفاده از كاندوم به تاريخ پايان مصرف آن توجه كنيد و از كاندومهاي شكننده و چسبناك كه احتمال پاره شدن دارند ، استفاده نكنيد .
- كاندوم را از حرارت ،نور و رطوبت دور نگه داريد ، زيرا اين عوامل احتمال پارگي يا سوراخ شدن آن را افزايش مي دهد .
- در صورت پاره شدن كاندوم در حين مقاربت ، مقاربت را بلافاصله متوقف كرده و از كاندوم جديدي استفاده نماييد .
- چنانچه پس از مقاربت متوجه شديد كه كاندوم سوراخ يا پاره بوده و احتمال بروز حاملگي نا خواسته وجود دارد ، هر چه سريعتر – ترجيحاً صبح روز بعد – به مراكز بهداشتي –درماني يا پزشك مراجعه كنيد . در صورت عدم دسترسي به پزشك يا مراكز فوق ، به طريقه زير عمل كنيد :
ابتدا ۲ قرص اچ دي ، را يكجا خورده و ۱۲ ساعت بعد ۲ قرص اچ دي ، ديگر مصرف كنيد و يا ۴ قرص ال دي ، را يكجا خورده و پس از ۱۲ ساعت ۴ قرص ال دي ، ديگر ميل نماييد .
لازم به ذكر است براي استفاده از اين روش حداكثر تا ۷۲ ساعت (سه روز ) پس از نزديكي مشكوك مهلت داريد . هر چه زودتر خوردن قرص را شروع كنيد تا شانس حاملگي نا خواسته كمتر شود . دقت كنيد كه اين روش را نبايد به طور دائم به عنوان يك روش پيشگيري از بارداري استفاده كنيد . بروز حالت تهوع و استفراغ در اين روش امري طبيعي است . در اين صورت مي توانيد از داروهاي ضد تهوع استفاده نماييد .
6- الف / بستن لوله ها در زن (توبکتومي)
توبكتومي يكي از روش هاي دائمي پيشگيري از بارداري است.در اين روش لوله هاي رحمي مسدود مي شود و به اين ترتيب از برخورد تخمك زن با نطفه مرد در داخل لوله رحمي جلوگيري به عمل آمده و در نتيجه لقاح صورت نمي گيرد.
مزايا
- روشي دائمي و مطمئن است.
- روشي ساده و بي خطر است.
- بلافاصله پس از عمل موثر است.
-بر روي فعاليت هاي طبيعي تخمدان تأثيري ندارد و با كاهش خطر سرطان تخمدان همراه است.
-بر روي فعاليت جنسي زن و مرد تأثيري ندارد.
عوارض
تاكنون بستن لوله هاي رحمي در زنان با هيچ عارضه شناخته شده اي همراه نبوده است.
توبكتومي براي چه افرادي مناسب تر است؟
- خانم هايي كه بارداري براي سلامت و جانشان خطرناك است.
- زوج هايي كه به هيچ وجه قادر به استفاده از ساير روش هاي پيشگيري از بارداري نيستند.
- زوج هايي كه به هيچ وجه تمايل به بچه دار شدن نيستند.
موارد منع مصرف
- حاملگي
- عفونت هاي حاد و فعال لگنی
- عدم تحمل نسبت به بيهوشي به دلايل پزشكي
نکات مهم
- بهتر است تا پس از اولين قاعدگي پس از عمل از نزديكي خودداري كرد.
- تا يك هفته پس از عمل بايستي از انجام كارهاي سنگين خودداري كرد.
6- ب / بستن لوله ها در مرد (وازکتومي)
وازكتومي يا بستن لوله هاي مني بر در مردان يك عمل جراحي سرپايي است كه به عنوان روشي ساده ، مطمئن ، سريع و بي خطر براي پيشگيري از بارداري به كار مي رود .
بيضه در مردان دوكار انجام مي دهد : يكي ساختن هورمون مردانه ، كه به خون مي ريزد و تمامي صفات و خصوصيات مردانه به آن وابسته است وديگري ساختن اسپرم يا سلول جنسي مذكر كه در واقع كاري جز تشكيل نطفه ندارد . اين سلول هاي جنسي از طريق دو لوله از هر كيسه بيضه بالارفته و نهايتاً به مايع منتقل مي شوند . بستن اين لوله ها از انتقال و خروج سلولهاي جنسي و درنتيجه تشكيل نطفه جلوگيري مي كند و اين همان وازكتومي است كه ارتباطي با ساخته شدن هورمون و ريختن آن به داخل خون ، كه موجب بروز صفات ثانويه جنسي و خصوصيات مردانه مي شود ، ندارد .
نكات مهم :
- انجام عمل وازکتومي بدون تيغ جراحي هيچگونه تاثير منفي بر تمايلات و قواي جنسي ، صفات ثانويه جنسي مردانه ، چاقي و لاغري ندارد .
- در ايجاد سرطان پروستات و بيضه بي تاثير است .
- در ايجاد بيماري هاي قلبي عروقي بي تاثير است .
- در صورت انجام مشاوره صحيح ، پس از وازکتومي بدون تيغ جراحي هيچ نوع واكنش منفي ديده نمي شود.
عوارض جانبي :
به ندرت پس از عمل مختصري درد توام با كبودي در محل عمل ديده مي شود كه گذراست.
دستورات پس از عمل :
- استفاده از كمپرس يخ به مدت ۲۴ ساعت
- استراحت نسبي به مدت ۴۸ ساعت
- خودداري از فعاليت سنگين تا حداقل ۴۸ ساعت
- استفاده از بيضه بند به مدت يك هفته
- عدم استحمام تا ۴۸ ساعت پس از عمل
- عدم مقاربت سه تا چهار هفته پس از عمل
- عدم دستكاري محل زخم كه در حال بهبودي است
- استفاده از مسكن در صورت وجود اندكي درد ، تورم و كبودي زير پوست در محل
- استفاده از يک روش مطمئن پيشگيري از بارداري تا منفي شدن آزمايش اسپرم (معمولاَ تا ۲۰ بار نزديكي)
در صورت بروز اين عوارض بايستي به مراكز وازكتومي مراجعه نمود :
تب در چهار هفته اول وخصوصاَ هفته اول پس از عمل
خونريزي يا خروج چرك از محل زخم
درد و تورم در محل زخم كه مرتباَ در حال افزايش باشد .
به تعويق افتادن قاعدگي وشك به وجود حاملگي در همسر
تفاوت وازكتومي بدون تيغ جراحي با روش متداول وازكتومي چيست ؟
در روش متداول براي دسترسي به لوله هاي مني بر توسط تيغ جراحي شكافي در دو طرف پوست بيضه ايجاد كرده و پس از بستن لوله ها اين شكاف ها را با بخيه مي بندند . اما در روش وازكتومي بدون استفاده از تيغ جراحي ، از طريق سوراخ بسيار كوچكي بر پوست بيضه ايجاد شده ، لوله هاي مني بر را بيرون آورده ، مي بندند و به اين ترتيب ديگر نيازي به زدن بخيه در پايان عمل وجود ندارد .
فايده وازكتومي چيست ؟
نيازي به برش جراحي و بخيه نيست ، بنابراين عوارض به حداقل مي رسد . بهبودي پس از عمل سريعتر بوده ، درد و ناراحتي پس از عمل و در حين عمل به حداقل مي رسد.
چه كساني مي توانند داوطلب وازكتومي باشند ؟
- افرادي كه تمايلي به داشتن فرزند بيشتر ندارند .
- افرادي كه همسرشان مبتلا به بيماريي است كه حاملگي برايش خطرناك مي باشد و يا ممكن است بيماري به فرزند بعدي منتقل شود .
- كساني كه خود يا همسرشان مايل يا قادر به استفاده از ساير وسايل پيشگيري از بارداري نيستند .
- مرداني كه مايل نيستند همسرشان به خاطر بستن لوله ها متحمل عمل جراحي در بيمارستان شوند .
آيا تاثير پيشگيري از بارداري وازكتومي بلافاصله پس از عمل آغاز مي شود؟
خير. پس از وازكتومي هنوز تعدادي اسپرم در لوله ها وجود دارد كه طي ۲۰ انزال خارج خواهد شد و با منفي شدن آزمايش اسپرم درجه لذت جنسي به دليل رفع اضطراب ناشي از تولد فرزند ناخواسته بيشتر خواهد شد .
آيا وازكتومي باعث ايجاد بيماري هم مي شود؟
خير، مطالعات انجام شده برروي تعداد زيادي از مردان وازكتومي شده نشان مي دهد كه احتمال بروز بيماريهاي قلبي – عروقي و يا سرطان نشده و خود باعث بروز بيماري خاصي نمي شود .
مدت زمان عمل جراحي وازكتومي چقدر است ؟
مدت عمل بستگي به پزشك دارد كه شما را عمل مي كند ، ولي به طور متوسط اين عمل جراحي دقيقه طول مي كشد و تنها دردي كه احساس مي شود ، درد سوزن سرنگي است كه براي بي حس كردن محل عمل به كار مي رود ، و به دنبال آن در طول عمل هيچ دردي احساس نخواهد شد .
آيا وازكتومي از سرايت بيماري مقاربتي جلوگيري مي كند ؟
خير، چنانچه شما يا همسرتان مبتلا به بيماري يا بيماريهايي هستيد كه از راه جنسي منتقل مي شود، براي پيشگيري از ابتلا به اين نوع بيماريها بايد از كاندوم استفاده كنيد ، زيرا وازكتومي در اينجا نقشي ندارد .
آيا پس از عمل جراحي وازكتومي مي توان به كارهاي روزمره زندگي رسيدگي كرد؟
چنانچه كارهاي سنگين جسماني بر عهده شماست ، بهتر است فعلاَ ۴۸ ساعت استراحت كنيد و بعد به اين كارها بپردازيد . انجام كارهاي سبك بلافاصله پس از وازكتومي مجاز است .
وازكتومي در چه مكان هايي قابل انجام است ؟
جهت مشاوره وانجام رايگان اين عمل مي توانيد همه روزه ، صبح و عصر ، به واحد وازكتومي مراكز بهداشتي شهرستانها و شهرها ، درمانگاهها يا بيمارستان هاي مجهز به واحد وازكتومي مراجعه نماييد .
آيا عمل وازكتومي قابل برگشت است يا خير ؟
وازكتومي نزديك به ۷۰ درصد موارد قابل برگشت است . عمل باز كردن لوله هاي مني بر عملي گران بوده ، به تجهيزات پيشرفته بيمارستاني نياز دارد . بنابراين اين روش را مي توان روشي قطعي محسوب داشت . در هر حال قابليت برگشت وازكتومي بهتر از قابليت برگشت توبكتومي ( بستن لوله هاي رحمي در زنان ) مي باشد .
چه وقت مي توان براي انجام وازكتومي تصميم قطعي گرفت ؟
زماني كه بينديشيد اگر فرزندي به طور ناخواسته به جمع خانواده اضافه شود چه پيش خواهد آمد ، يقيناَ تحت هيچ شرايطي حاضر نخواهيد بود صاحب فرزند جديدي شويد . در اين صورت بهتر است مسئله را با همسرتان در ميان گذاشته ، مشتركاَ در اين باره تصميم بگيريد . توصيه مي شود با كسي كه قبلاَ وازكتومي شده ، با يك پزشك يا يكي از كاركنان واحد تنظيم خانواده مشورت نماييد .
روشهاي متفرقه براي پيشگيري از بارداري
مقاربت منقطع :
اين روش قديمي ترين راه کنترل مواليد به صورت داوطلبانه است که هيچ وسيله يا هزينه اي لازم ندارد و به نظر مي آيد که همچنان به گستردگي به کار گرفته مي شود . در اين روش مرد پيش از انزال ، از ريختن مايع مني در مهبل جلوگيري مي کند . بعضي زن و شوهرها مي توانند اين روش را با موفقيت به کار گيرند ، در حالي که برخي ديگر انجام آن را دشوار مي يابند . نقطه ضعف عمده اين روش آن است که ممکن است ترشحات مرد که پس از آميزش دفع مي شود ، داراي اسپرم باشد و براي ايجاد بارداري حتي يک قطره از مايع مني کفايت مي کند . گذشته از اين کوچک ترين اشتباه در تعيين زمان خروج آلت مرد ، ممکن است مقدار معيني از اسپرم مرد را در مهبل بريزد و از اين رو ميزان عدم موفقيت تا ۱۸ درصد افزايش مي يابد .
پيش از اين ، به عوارض جانبي نامطلوب اين روش مانند احتقان لگن و اختلال عصبي - رواني زياد اهميت داده مي شد ، ولي امروزه نظر کارشناسان در اين باره تغيير کرده و معتقدند که اگر زن و شوهر اين روش را برتر بدانند ، به کارگيري آن مسأله اي را پيش نمي آورد و به طور کلي از به کار نگرفتن هيچ روش تنظيم خانواده بهتر است .
استفاده از دوره مطمئن ( روش ريتم ) :
اين روش که به نام روش تقويمي هم ناميده مي شود ، بر اساس تخمين زمان تخمک گذاري انجام مي شود و زن و شوهر در فاصله زماني که امکان باروري در دوره ماهانه قاعدگي وجود دارد از نزديکي خودداري مي کنند . زمان تقريبي تخمک گذاري ،۱۲ تا ۱۶ روز پيش از شروع قاعدگي بعدي است و ايامي را که احتمال بيشتري براي بروز بارداري هست مي توان به شرح زير محاسبه کرد :
اگر از کوتاهترين سيکل قاعدگي هجده روز کم شود ، نخستين روز دوره باروري به دست مي آيد و اگر از درازترين سيکل قاعدگي ده روز کم شود ، آخرين روز دوره باروري به دست مي آيد . مثلاً هر گاه سيکل قاعدگي زني بين ۲۶ تا ۳۱ روز به درازا مي کشد ، دوره باروري وي که نبايد در آن مدت آميزش جنسي نمايد ، در روزهاي بين هشتمين روز و بيست و يکمين روز سيکل قاعدگي او خواهد بود ( شمارش روز اول بايد از اولين روز سيکل قاعدگي باشد ).
نقاط ضعف اين روش عبارتند از :
سيکل قاعدگي يک زن همواره منظم نيست و در صورت منظم بودن هم به دشواري ميتوان دوره مطمئني را پيشگويي کرد .
اين روش را تنها براي اشخاص مسئول که علاقمندي و همکاري بسيار داشته باشند ، مي توان به کار گرفت .
در حقيقت خودداري اجباري از آميزش جنسي نزديک به نيمي از هر ماه است .
از اين روش در دوره پس از زايمان نمي توان استفاده کرد .
ميزان عدم موفقيت اين روش بسيار است . علل عدم موفقيت عبارتند از : محاسبه نادرست و ناتواني در پيروي از روزهاي محاسبه شده .
http://www.tbzmed.ac.ir/health%20information%20center/health/pregnancy-Health/Health.htm
شنبه بیست و دوم بهمن ۱۳۸۴
تنظيم خانواده
|
روشهاي پيشگيري از بارداري
روشهاي پيشگيري از بارداري را به شکل زير مي توان طبقه بندي کرد : - روشهاي موقتي - قرصهاي خوراکي - قرصهاي ترکيبي با مقدار بيشتر هورمون ( HD ) - قرصهاي ترکيبي با مقدار کم هورمون ( LD ) - قرصهاي ترکيبي با مقدار متغير هورمون ( چند مرحله اي ) - قرصهاي تک هورموني ( دوران شيردهي ) 0 - روشهاي ايجاد مانع ( کاندوم ) - وسيله داخل رحمي ( آي . يو . دي – IUD ) - روشهاي طولاني مدت جديد - نورپلانت ( کپسولهاي کاشتني ) - آمپولهاي تزريقي - روشهاي دائمي - بستن لوله در زنان ( توبکتومي ) - بستن لوله در مردان ( وازکتومي ) - روشهاي متفرقه - مقاربت منقطع - استفاده از دوره مطمئن ( روش ريتم ) - پيشگيري از بارداري به صورت اضطراري - براي انتخاب هر يک از روشهاي فوق زوج يا زوجين بايد حتماً با پزشک يا کارکنان بهداشتي و درماني مشاوره کرده ، از آنها براي انتخاب روش مناسب ياري بخواهند .
تعريف و اهداف تنظيم خانواده عبارت از آن است که در يک خانواده پدر و مادر به دلخواه خود و بر پايه آگاهي ، بينش و تصميم گيري مسئولانه با به کار بردن يکي از روشهاي پيشگيري از حاملگي ، تعداد فرزندان خود را با توجه به امکانات اقتصادي و قدرت جسمي و رواني خود تنظيم کنند و بدين وسيله در توسعه اجتماعي کشور نيز سهيم شوند . <p di |
شنبه بیست و دوم بهمن ۱۳۸۴
تنظیم خانواده
مقدمه و مفهوم تنظیم خانواد
تامین غذا ، بهداشت ، مسکن ، آموزشی و اشتغال جامعه ای که با مساله افزایش جمعیت روبرو است ، از یک طرف و جوابگویی به نیاز گسترده مالی ، معنوی و کاهش گرسنگی آنها از طرف دیگر ، راهی جز کنترل رشد بی رویه جمعیت را باقی نگذاشته است .
رعایت تنظیم خانواده و کنترل جمعیت علاوه بر حفظ منابع ، سلامت زنان ، کودکان ، خانواده ها و ملتها را به ارمغان می آورد.
دراین بخش سعی شده است علاوه بر اشاره ای گذرا به تاثیر کنترل جمعیت بر وضعیت سلامت خانواده و نهایتا ملتها ، هر یک از روشهای پیشگیری از بارداری نیز به اختصار توضیح داده شود.
به امید اینکه با آگاهی و استفاده صحیح بتوان گامی در جهت کنترل جمعیت و فقر زدایی برداشت .
زنان : تنظیم خانواده به زنان کمک میکند با خودشان را از حاملگی ناخواسته محافظت کنند.
از سالهای دهه 1960 تا کنون تنظیم خانواده در سراسر دنیا از 400 میلیون حاملگی نا خواسته جلوگیری میکند .
در نتیجه زندگی بسیاری از زنان از خاملگی پر خطر و سقط های غیر سالم در امان میماند.
اگر همه خانمها میتوانستند از حاملگی پر خطر در امان باشند، میزان مرگ و میر مادران به یک چهارم میرسید .
همچنین بسیاری از روشهای پیشگیری از بارداری مزایای دیگری نیز دارد بعنوان مثال بعضی از روشهای هورمونی پیشگیری از بارداری از برخی سرطان ها جلوگیری میکنند و یا کاندوم به پیشگیری از انتقال بیماریهای مقاربتی از جمله ایدز کمک میکند .
کودکان : تنظیم خانواده با فاصله گذاری مناسب بین تولد فرزندان باعث نجات جان فرزندان میشود .
سالیانه بین 15-13 میلیون کودک زیر 5 سال از بین میروند .
اگر فاصله تولد فرزندان حداقل کمتر از 2 سال باشد 4-3 میلیون مرگ کودکان پیشگیری میشود.
مردان در سراسر جهان میگویند که با تنظیم خانواده امکان فراهم کردن زندگی بهتری برای خانواده به وجود میآید .
خانواده ها : تنظیم خانواده به سلامت خانواده کمک میکند زوجهای که فرزند کمتری دارند ، توانایی تامین غذا ، لباس ، مسکن و آموزش بهتری برای فرزندانشان را دارند.
ملتها : تنظیم خانواده به توسعه ملتها کمک میکند در کشورهایی که زنان دارای فرزند بسیار کمتری نسبت به مادران خود هستند وضعیت اقتصادی مردم آن کشور با سرعت بیشتری بهبود میابد.
جهان : اگر خانواده ها فرزندان کمتری در آینده داشته باشند از دو برابر شدن جمعیت 9/5 میلیاردی کره زمین در کمتر از 50 سال آینده جلوگیری میشود .
در آینده منابع طبیعی مورد نیاز شامل آب و خاک حاصلخیز کاهش خواهند یافت ، بنابر این با کاهش رشد جمعیت هر فردی فرصت بهتری برای یک زندگی خوب خواهد داشت .
تهیه و تنظیم : زهره بدیعی – کارشناس بهداشت خانواده ( مرکز بهداشت شماره یک اصفهان )
شنبه بیست و دوم بهمن ۱۳۸۴
زایمان بدون درد

زايمان بدون درد
اعضاء تيم--- بيمارستانها---تاريخچه---در ايران---در اصفهان-
روشها--- انتونكس--- اسپاينال با فنتانيل---تجارب شخصي-
حضور شوهر--- زايمان در آب---موزيک--- كلاسهاي آمادگي زايمان---ورزش در حاملگي-
چرا سزارين---مراکز تهيه تجهيزات---شعار ما---انتخاب کنيد---با ما تماس بگيريد---پذيرش
اعضاء تيم :
تيم زايمان بيدرد بهتر است از افراد زير برخوردار باشد:
1- ماما 2- متخصص زنان و زايمان 3- متخصص بيهوشي
4-تكنسين بيهوشي 5- متخصص اطفال و نوزادان
ما تيم خود را چنين انتخاب كرديم :
1- ماما : خانمها:
بلانيان- پويا-شمس-حاجيان-سليماني–گودرزي-شهيدي–پورعابدين–خدايي-قاسمي-روحاني-مومني-صدرممتاز-آقارخ-شيران-پرهيزکار-شبانيان–هاشمي-سليمي–حسيني–اسدي-سخايي-خسروي-منوچهري-مسيبي-سامي–تدين–محمد تقيپور–طيبي–نگهباني
2- متخصص زنان و زايمان :
آقاي دكتر رقايي و خانمها دكتر زهرا علامه،دکتر شهشهان، دكتر ويدا رضوي،دکتر ارشدي ،دکتر چوپان نژاد،دکتر جابري ،دکتر مرادقلي، دكتر صديقين، دكتر وفايي، دكتر رضواني، دكتر مالكي،دکتر خشاوي، دكتر خاني.
3- متخصص بيهوشي :دكتر علي عموشاهي
4-متخصص اطفال و نوزادان:دکترخانلرپور،دکتراثني عشر،دكتر منصور بهنيا
5- تكنسين بيهوشي خانمها فرديپور، قاري و ارزاني،
6- مربي ورزشهاي بارداري:خانم رضوان صفري
بيمارستانها :
ما بيمارستانهاي جرجاني،عيسيبن مريم، بهشتي و مهرگان و را تحت پوشش خود داريم. اگرچه در بيمارستانهاي ديگري نيز امکان زايمان بيدرد وجود دارد .زنان باردار ميتوانند در كلاسهاي آمادگي ما شركت كنند ولي زايمان خود را در بيمارستان دلخواه ديگري انجام دهند.
بيمارستانهاي ديگري كه در اصفهان از امکان زايمان كم درد يا بيدرد برخوردارند عبارتند از :
بيمارستان سعدي، سپاهان، سينا، صدوقي، عسكريه، اميرالمؤمنين،شريعتي،
وشهرستانهاي :شهرضا، نجفآباد،خمينيشهر ، مباركه ، خوانسار،گلپايگان،زرين شهر
بيمارستانهايي كه گروه ما با آنها همكاري دارد عبارتست از :
1- بيمارستان جرجاني (خصوصي) ميدان قدس (طوقچي) 7-4451196
2- بيمارستان مهرگان (خصوصي) خيابان شيخ بهايي 5-2330043
3- بيمارستان عيسيبن مريم (دولتي) خيابان شمسآبادي 6-2332065
4- بيمارستان بهشتي (دولتي آموزشي) پل فلزي 7-2367001
تاريخچه :
در برخي از فصول كتاب عهد عتيق و نوشتههاي باستاني مصر، به مبحث مامايي اشاره شده است. براي مثال در يكي از پاپيروسهايي كه در سال 1552 قبل از ميلاد در مصر نوشته شده است، آمده است كه، اگر ضمادي را كه از آرد حبوبات با املاح دريايي تهيه شده، به سطح شكم زنان باردار بماليم، سير زايمان كند ميشود، در حاليكه براي تند شدن انقباضات زايمان بايد كمي فلفل به پشت زائو ماليده شود. اين تصور كه تمام بيماريها و ناراحتيها بر اثر خشم خدايان است بمدت 3000 سال بر بشر حكمفرما بوده است و به نظر برخي علماء، اصولاً دردها و مشقات زايمان براي تولد يك موجود جديد لازم و ضروري به نظر ميآمده است.
در قرون وسطي درد زائو را ادامه كفارة گناهي ميدانستند كه «آدم و حوا» با خوردن ميوه گياه نهي شده مرتكب گرديده بودند. بر اساس نوشتههاي موجود (Brann, 1995) در سال 1591 ميلادي در شهر ادينبورگ اسكاتلند يك ماما بنام Eufame Mac- Layne در جريان زايمان با دادن يك مسكن به زائو كوشش كرد از درد و ناراحتي او بكاهد كه اينكار شديداً خشم مقامات كليسا را برانگيخت و آنرا نشانهاي از «مخالفت با قوانين آسماني، و زير پا نهادن مقررات پادشاهي» دانستند و ماماي نگون بخت را بعنوان جادوگر زنده زنده در تابهاي سوزاندند. در حدود 150 سال بعد هم انسان بيچارة ديگري كه قصد كمك به همنوعان خود را داشت، بر اثر تعصب و سنگدلي كشيشان مسيحي در آتش سوخت. اما با پيشرفت دانش رفته رفته خرافات نيز عقبنشيني كرد و تلاش قربانيان اين راه به ثمر رسيد. در اينجا نگاهي گذرا به تاريخ اين تلاشها خواهيم داشت.
در نيمه قرن هيجدهم شخصي به نام آنتوان مسمر در پاريس با ارائه نظريه مغناطيس حيواني هيپنوتيزم را پايهريزي نمود (مسمريزم). سالها بعد دكتر ژوزف ب. دولي استاد مامايي دانشگاه شيكاگو، هيپنوتيزم را تنها بيحس كننده بيخطر در مامايي و زايمان بيدرد معرفي كرد. در سال 1874 دكتر جيمز سيمپسون پروفسور مامايي اسكاتلندي اولين زايمان بيدرد استثنايي با استفاده از كلروفرم را انجام داد. اينكار اگر چه با مقاومت كليسا و مذهبيون مواجه شد ولي با پاي فشاري پزشكان سنت شكني چون جان اسنو بالاخره كليسا تسليم شد و ملكه ويكتوريا كه شاخص كليسا بود فرزندان هشتم و نهم خود را بدين روش بدنيا آورد (1853 و 1857). در سال 1920 نيكولايف و ده سال بعد ولفسكي و سپس گرانتلي ديك – ريد آرام آرام روش سايكوپروفيلاكسي را تكميل نمودند تا بالاخره در سال 1952 دكتر فرنانده لامازه متخصص زنان و مامايي فرانسوي تحت نام روش لاماز آنرا رسماً به جهانيان معرفي كرد. لاماز روش تنفس پي در پي را به روش سايكوپروفيلاكس كه در آن به آماده سازي ذهن انسان براي مقابله با درد بصورت شل گرفتن عضلات ميپردازند اضافه نمود. اين روش در اروپا، آمريكاي جنوبي، آفريقا، ايالات متحده امريكا و بعضي ازكشورهاي خاورميانه بكار برده ميشود. بعد از درگذشت دكتر لامازه، دكتر «پيرولاي» رئيس اين نهضت شده است.
در سال 1860 كوكائين توسط Albert Niemann بصورت كريستاليزه فراهم شد. حدود بيست سال بعد توسط Freud و Koller جهت مصارف پزشكي و بيحسي از آن استفاده كردند. به كمك تجارب Koller شخص ديگري به نام James Lenoard corning روش بيحسي نخاعي با كاكوئين را پايهريزي كرد. اين روش امروزه جهت زايمان بيدرد كاربرد فراواني دارد. استفاده از گاز نايتروس اكسايد در زايمان بيدرد مديون زحمات Minnitt است كه ماشين گاز و هوا را در سال 1933 اختراع كرد. و در سال 1965 در انگليس مخلوط نايتروس اكسايد و اكسيژن بنام Entonox توليد شد.
در ابتداي قرن بيست و يكم سازمان بهداشت جهاني با بررسي فراوان به اين نتيجه رسيد كه بهتر است بيمارستانها و زايشگاهها خود را به استاندارد بينالمللي بيمارستان دوستدار مادر و كودك نزديك سازند. در بيمارستان دوستدار كودك تمركز بر روي ترويج شير مادر و در بيمارستان دوستدار مادر توجه به حفظ صيانت و عزت نفس زائو و ترويج رفاه مادر قرار دارد. پرهيز از اعمال غير ضروري همچون تنقيه، سوندگذاري، رگ گرفتن، تراشيدن موهاي ناحيه و توصيه به تسكين درد زايمان به كمك روشهايي غير از داروهاي بيحس كننده و مسكن در پروتكل بيمارستان دوستدار مادرگنجانده شده است.
در ايران :
گاز انتونكس در زمان وزارت دكتر جهانشاه صالح وارد ايران نيز شد و فرح ديبا همسر پادشاه ايران با استفاده از آن رضا پهلوي را بدنيا آورد. پس از آن بصورت جسته و گريخته در بعضي بيمارستانها زايمان بدون درد به روشهاي مختلفي انجام ميشد.
در اصفهان :
در سال 1365 گاز نايتروس اكسايد توسط شركت درمان گاز كه با تلاشهاي بيوقفه مهندس مهدي عبدي پايهگذاري شد توليد گرديد و كشور از واردات آن بينياز شد. بدين ترتيب صرفهجويي ارزي فوقالعاده زيادي در اين مورد براي كشور فراهم گرديد. در سال 1367 انتونكس نيز كه مخلوط گازي نايتروس اكسايد و اكسيژن ميباشد توسط كارخانه همان شركت (واقع در اصفهان، روبروي پالايشگاه نفت) توليد شد. در ابتدا تحقيقات باليني اوليه در بيمارستان فيروز آبادي تهران انجام گرفت. در اصفهان نيز با حمايت و راهنمايهاي استاد دکتر محمود رحيمي اولين طرح تحقيقاتي انتونكس توسط آقاي دكتر مجتبي رحيمي صورت پذيرفت.پس از آن دكتر احسان طيبي در زرينشهر اين روش را بكار برد.
ششمين كنگره بيهوشي در اصفهان برگزار شد و من در غرفه درمان گاز به كمك مهندس سپهرداد رئيس كارخانه مزبور از اين گاز استنشاق كردم و به اثر آرامبخشي آن پي بردم. از آن پس مصمم شدم كه آنرا در زايمان بدون درد بكار برم. تلاشهايي كه بدين منظور انجام گرديد بطور خلاصه به شرح زير است:
1- تلاش براي متقاعد كردن هيئت مديره بيمارستانها و گروههاي زنان و بيهوشي آنها جهت پذيرش زايمان بيدرد. ولي در تلاش اول فقط بيمارستان جرجاني با مسئوليت دكتر حسين اخوان و به سفارش و تاييد دكتر ناصر فاتح (رييس انجمن بيهوشي اصفهان) آنرا پذيرفت و عملاً كار در آنجا با مساعدت مهندس مهدي عبدي شروع گرديد.
تزمن اين بود كه اگر ما يك كار خوب و اساسي در يك بيمارستان انجام دهيم ساير بيمارستانها نيز به تقليد از آن خواهند پرداخت و چنين نيز شد. ظرف يكي دو سال تقريباً تمام زايشگاههاي شهر اصفهان به اين امكان مجهز گرديدند.
2- تشويق ماماها به استفاده از اين روش و تقدير و تشكر از آنها در جشنهاي روز ماما(بتدريج متخصصين زنان نيز به انجام آن رغبت پيدا كردند).
3- رئيس دانشگاه علوم پزشكي اصفهان دكتر عباس رضايي در كميته كاهش سزارين براجرايي شدن اين پروژه اصرار نمودند.
4- كميته ترويج زايمان طبيعي و بدون درد به معاونت درمان پيشنهاد داده شد و تشكيل گرديد.
5- روشهايي نظير آنالژزي اپيدورال مداوم و سپس جايگزين كردن روش آنالژزي ساب آراكنوئيد به جاي آن، حضور همراه (شوهر) در زايشگاه و كلاسهاي آموزش قبل از زايمان، توانست محبوبيت زايمان بيدرد را بيشتر كند.
6- تحقيقات پژوهشي متعددي را در اين زمينه طراحي و اجرا گرديد.
1-6- بررسي اثرات مادري و جنيني انتونكس توسط دكتر حسين مشاوري
2-6- بررسي تفاوتهاي زايمان بيدرد اپيدورال و زايمان با درد از نظر مدت مرحله دوم و آپگار نوزادان توسط دكتر ميترا شكراني.
3-6- بررسي ضربان قلب جنين، انقباضات رحم و هموديناميك مادر در روش اسپاينال توسط دكتر ....
در عين حال كليه اثرات و عوارض احتمالي تمام روشهاي به كار رفته را مرتباً بررسي و سپس اصلاح ميشدند.
7- جهت اطلاعرساني بيشتر مقالات چندي در روزنامهها به چاپ رسيد كه ميتوان به مقاله چرا درد ؟ (نشريه درد) زايمان طبيعي بدون درد بهتر از سزارين است (جام جم) و زايمان طبيعي بدون درد (ايران) زايمان در خواب و زايمان در آب (نسل فردا) اشاره كرد.
8- آگهيهاي زيادي در روزنامهها به چاپ گرديد تا بتدرريج مردم با اين اصطلاح (زايمان بدون درد) آشنا شوند.
9- با پيگيري دكتر محمدعلي عطاري (معاونت درمان وقت) شوراي عالي بيمهها متعهد به پرداخت هزينه زايمان بيدرد شده و تعرفه آنرا براي انتونكس k14 و براي رژيونال آنالژزي k16 تصويب کردند.
10- پايگاه اينترنتيwww.zayman_bidard.com بطور موقت و شماره تلفن 6255646 جهت اطلاع رساني بيشتر راهاندازي شد.
11- همزماني افزايش آمار سزارينهاي الكتيو و نگراني وزارت بهداشت از آن در تب گسترش زايمان بيدرد بيشتر دميد و بالاخره آنها نيز متقاعد شدند بايد آلترناتيو زايمان بيدرد را جايگزين سزارين نمود.
12- بتدريج ساير بيمارستانها نيز متقاضي اطلاعات جهت راهاندازي زايمان بيدرد شدند و اينجانب با حضور در مراكز دعوت كننده زير توانستم تجارب خود را در اختيار آنها قرار دهم.
1-12- مركز بهداشت و درمان مباركه
2-12- مركز بهداشت و درمان نجفآباد
3-12- مركز بهداشت و درمان خمينيشهر
4-12- مركز بهداشت و درمان نائين
5-12- مركز بهداشت و درمان خوانسار
6-12- مركز بهداشت و درمان شماره يك اصفهان
7-12- مركز بهداشت و درمان شماره دو اصفهان
8-12- مركز بهداشت و درمان فلاورجان
9-12- دانشگاه علوم پزشكي قم
10-12- دانشگاه علوم پزشكي مشهد (بيمارستان امام رضا، بيمارستان مهر، بيمارستان پاستور)
11-12- دانشگاه علوم پزشكي شيراز
12-12- دانشگاه علوم پزشكي تهران (بيمارستان فيروزگر)
13-12- بيمارستان قائم ايلام
14-12- بيمارستان شوش تأمين اجتماعي تهران
15-12- بيمارستان سلمان فارسي بوشهر
16-12- بيمارستان الزهراء اصفهان
17-12- بيمارستان حضرت زهراء اصفهان
18-12- بيمارستان مهرگان اصفهان
19-12- بيمارستان عيسيبن مريم اصفهان
20-12- بيمارستان صدوقي اصفهان
21-12- بيمارستان گلديس شاهينشهر
22-12- بيمارستان بهشتي اصفهان
23-12-بيمارستان شريعتي اصفهان
24-12--بيمارستان اميرالمومنين اصفهان
25-12-دانشگاه علوم پزشکي قزوين
26-12- دانشگاه علوم پزشکي اراک
13-كنفرانسهاي متعددي جهت ماماها، كادر بهداشت خانواده و مادران باردار نيز برگزار گرديد كه ميتوان به نشست سراسري جمعتيت مامايي در بندرانزلي، جمعيت مامايي اصفهان، همايش نوآموزي زايمان بيدرد فلاورجان و قم اشاره نمود.
14- با ارائه پروتكل زايمان بيدرد در اجلاس سراسري معاونين درمان در اصفهان وزارت بهداشت و خصوصاً معاون سلامت آن (دكتر اكبري)خواهان گسترش آن شده و با پيگيريهاي دكتر عازمي خواه و دكتر يماني الگوريتم اجرايي مربوطه تهيه شد.
15- در سال 1381 كلاسهاي آمادگي جهت زايمان طبيعي بدون درد با همکاري تعدادي از ماماهاي فعال شهر راهاندازي گرديد که در آن زوجين با مسائل مربوط به حاملگي، ورزشهاي دوران بارداري، تكنيكهاي غيردارويي زايمان بيدرد از جمله روش لاماز، آشنا ميشدند.از آنجا بود كه اعضاء اكيپ زايمان بيدرد بتدريج تكميل شد و روز به روز به تعداد آنها اضافه گرديد.
16-جذابيت كار را با آوردن شوهر به زايشگاه بيشتر نموديم و مردم احساس كردند قدمي به سمت زايمانهاي كشورهاي پيشرفته نزديكتر شدهاند.
17- در حال حاضر پيشنهاد ميشود تلاش خود را بر روي گروه هدف يعني مادران باردار و همسران آنها متمركز كرده و با تدارك بانك اطلاعاتي زنان باردار ليست اسامي و آدرس و تلفن تمام مادران باردار داراي پرونده بهداشتي را جمعآوري نموده تا بطور مداوم آنها را به به زايمان طبيعي و پرهيز از سزارين الكتيو ترغيب نمود.
18- در اين راه جزوه، پمفلتهاي آموزشي و فيلمهايي نيز تهيه شده است كه در اختيار علاقمندان قرار ميگيرد.
19- برآنيم كه زايمان در آب را نيز به اين مجموعه اضافه كنيم.
روشها :
بيش از 150 سال است كه زايمان بدون درد يا كم درد در دنيا شروع شده است و بيش از 150 روش در اين زمينه شناخته شده است. من آنها را به دو دسته كلي دارويي و غيردارويي تقسيم ميكنم.
روشهاي غيردارويي عبارتند از :
- سايكوپروفيلاكسي (لاماز - رفيكسولوژي
- تمركز - شياتسو
- موزيك - آروماتراپي
- هومئوپاتي - گياه درماني
- طب فشاري - طب سوزني
- لمس درماني - تحريك الكتريكي پوست
- استئوپاتي - هيپنوز
- ورزش -گرما، سرما - آب درماني - زايمان در آب - تغيير مكرر پوزشين زائو
- بيوفيدبك - دعا - انرژي درماني - آموزشي - حمايت روحي
- حمايت اجتماعي - حضور شوهر - ....
روشهاي دارويي عبارتند از :
- استنشاق هوشبرها -استنشاق انتونكس - داروهاي عضلاني - داروهاي وريدي
- تزريق پوستي آب مقطر - اپيدورال آنالژزي - ساب آراكنوئيد آنالژزي
- تزريق داخل كانال زايمان (پاراسرويكال و پودندال)
روش انتخابي ما چنين است :
1-آموزش زن باردار
2-استفاده از حضور همراه بر بالين وي
3-بکارگيري انتونکس
4-تجويز پتدين
5-در صورت نياز،تزريق فنتانيل در ساب آراکنوييد(بيدردي از کمر)
هر گاه كه رضايتمندي بدست آيد
در همان مرحله توقف ميشويم.(بيدردي گام به گام بر حسب نياز)
+تجارب :
از سال 1379 كه قدم در اين راه گذاشتيم نشيب و فراز فراواني را طي نموديم. افت و خيزهاي مسير راه موجب ريزشها و رويشهاي جديدي در كارمان گرديد و باز هم قطعاً اشتباهاتمان كمتر خواهد شد. زيرا در ايران اين كار جديدي است و سابقة عملي چنداني ندارد. درست است كه پزشكان دلسوزي بصورت موردي قبلاً به انجام آن مبادرت ورزيدهاند ولي كسي بطور سيستماتيك و متمركز سعي بر روتين نمودن آن در همه مراكز ننموده است. در دورة آموزش بيهوشي نيز خود من كه تحصيل كردة دانشگاه اصفهانم كار عملي در زمينة درد زايمان بويژه از نوع رژيونال نداشتهام.
اينك براي آنان كه مشتاق ادامه راهند نكات چندي را متذكر ميشويم شايد مفيد افتد:
1- محيط خود را بشناسيد و با گروههاي مرتبط با كارتان هماهنگي لازم را بعمل آوريد (مديريت، بيمهها، حسابداري، متخصصين زنان، ماماها، اطفال و ساير همكاران بيهوشي).
2- آماري از سزارينها، استفاده از واكيوم و آپگار نوزادان را قبل از شروع كار تهيه كنيد تا چند ماه بعد بتوانيد آنها را با هم مقايسه كنيد.
3- زوجين متقاضي زايمان بيدرد را كاملاً توجيه كنيد تا انتظار غلطي از زايمان بيدرد نداشته باشند.
4- روشها را گام به گام پيش ببريد.
5- اگر از مخدرهاي وريدي (انفوزيون فنتانيل) و ساب آراكنوئيد توأم استفاده شد بايد وقتي زائو روي تخت ليبر ميرود 0.4mg نالوكسان بصورت آهسته وريدي به او تزريق شود تا اثر مخدرها از جنين ريورس گردد. همچنين در مواردي كه ماما يا پزشك زنان از پتدين IM يا IV بيش از 50mg استفاده كرده است تزريق نالوكسان به مادر را فراموش نكنيد.
6- در همه موارد اسپاينال با مخدر بهتر است اكسيژن بطور مداوم تجويز گردد بويژه اگر زايمان و خصوصاً مرحله دوم آن طولاني شده است و احتمال ميدهيد آپگار نوزاد پايين بيايد (اگر ضربان قلب نوزاد كم شده يا در آمنيوتيك مكونيوم مشاهده نموديد حتماً تجويز اكسيژن و نالوكسان به مادر را مدنظر داشته باشيد).
7- در همة زايمانها (چه با درد چه بدون درد) امكانات احياء نوزاد و داروهاي مربوطه آماده و در دسترس باشد. براي احياء نوزاد T-piece به مراتب بهتر از آمبوبگ ميباشد.
8- در استفاده از انتونكس موارد زير را توصيه ميكنيم:
1- ابتدا زائو و همراهش توجيه شده و رضايتنامهاي اخذ گردد.
2- كپسول گاز انتونكس را قبل از مصرف چندين مرتبه تكان داده تا گازهاي اكسيژن و نايتروس اكسايد خوب مخلوط شود.
3- از تهويه هواي اطاق اطمينان حاصل كرده و دماي اتاق بايد بالاي 10 درجه سانتيگراد باشد.
4- اگر گيوينگ ست (مانومتر، شيلنگ و ماسك و دريجه وابسته به مصرف كه پشت آن كلمه EASE نوشته شده است) از كپسول جداست آنرا روي شير كپسول نصب نمائيد. براي اين كار ابتدا كلاهك فلزي روي كپسول پر شدة جديد را باز كنيد. شير روي كپسول پر با لفاف پلاستيكي سفيد رنگ كه روي آن آرم و نام درمان گاز نوشته شده است محافظت گرديده. اين لفاف را باز نموده و كليپس پلاستيكي U شكل قرمز روي شير را هم برداريد. حالا گيوينگ ست را روي شير نصب كنيد. بگونهاي كه دو برجستگي داخل مانومتر در دو سوراخ يك طرف شير قرار گرفته و پيچ دندانهدار در فرورفتگي طرف ديگر بسته و سفت شود.
5- شير روي كپسول با آچار پلاستيكي مخصوص آن باز شود (خلاف جهت عقربههاي ساعت).
6- در هنگام شروع درد ماسك را روي صورت زائو محكم نگه داشته و زائو به انجام تنفسهاي آهسته و عميق تشويق گردد. قسمت باريك ماسك روي بيني و قسمت گرد و انحنادار آن روي چانه فرد قرار داده شود. دستي كه ماسك را نگه ميدارد بايد روي قسمت محدب پشتي ماسك قرار گيرد. دست نبايد در پشت دريچه وابسته به مصرف كه روي آن كلمه آبي رنگ EASE نوشته است گذاشته شود، زيرا باعث شكستن دريچه خواهد شد.
7- صحت تنفسهاي زائو را حتماً كنترل نموده و مرتب به او مدل تنفسي زيرا گوشزد نمائيد.
«دم عميق – مكث در پايان دم – باز دم آهسته – استراحت»
دم و بازدم هر دو درون ماسك انجام شود. زماني كه درد (انقباض رحم) به پايان رسيد زائو بايد ماسك را از روي صورت خود برداشته و از هواي اتاق استنشاق نمايد.
8- در صورتيكه همكاري زائو مختل شود يا هوشياري او كاهش يابد تجويز گاز را قطع نموده و به جاي آن اكسيژن داده شود.
9- شخص باردار را از بروز علائم زير آگاه كرده تا از ترس و اضطراب وي كاسته شود. اين عوارض بيخطر و گذرا عبارتند از : «سرگيجه – خواب آلودگي – احساس سبكي سر – رخوت و سستي – گزگز و مورمور نوك انگشتان و دور لبها – خشكي دهان (كه با نوشيدن چند جرعه آب برطرف ميشود)».
10- به زائو گفته شود كه اين گاز درد شما را تا ميزان بسيار زيادي كاهش ميدهد و آنرا به حد يك درد قابل تحمل و مختصر تخفيف ميدهد ولي ممكن است در نهايت اندكي از درد زايمان را حس نمائيد اگر چه اين درد قابل تحمل خواهد بود.
11- انتونكس با داروهاي مامايي از قبيل اكسي توسين، پتدين و آتروپين تداخل اثر ندارد.
12- اين گاز اثر سوئي روي جنين و ضربان قلب او نداشه و شلي رحم نميدهد.
13- در مواقعي كه درد وجود ندارد ماسك را كنار گذاشته و اجازه دهيد زائو از هواي اتاق استنشاق كند. در صورتيكه در چنين موقعي نشت گاز از درون ماسك ادامه يابد داخل آن محكم فوت كنيد تا جريان گاز قطع شود.
14-پس از پايان كار، شير روي كپسول با آچار مربوطه بسته شود (در جهت عقربههاي ساعت)
15- وقتي عقربه زرد روي مانومتر به منطقه قرمز رسيد نشانه خالي شدن كپسول است و بايد نسبت به تعويض آن اقدام نمود.
16 –قبل از تعويض بايد ابتدا شير روي كپسول بسته شود، سپس دگمه آبي پشت دريچه وابسته به مصرف كه روي آن كلمه EASE نوشته شده است فشار داده شود تا گاز باقيمانده در شيلنگ تخليه شود، سپس پيچ دندانه دار باز شود. حالا گيوينگ ست را برداشته و طبق توضيح بند 4 روي كپسول جديد نصب كنيد.
17- كپسول حتماً با ترالي مخصوص حمل و نقل شود و حائلهاي ترالي بايد بسته باشد.
18- موقع انتقال كپسول خالي به شركت درمان گاز كلاهك فلزي مربوطه بايد روي سر كپسول قرار گيرد.
19-جهت حفاظت از گيوينگ ست، بهتر است روي ترالي يك جيب پارچهاي نصب شده و گيوينگ ست در مواقعي كه بلااستفاده است درون آن گذاشته شود.
20- پس از پايان كار علاوه بر تكميل برگ بيهوشي پرونده مادر، در شرح زايمان و پرونده نوزاد نيز جمله «زايمان بيدرد با انتونكس» ثبت گردد.
21- ماسك قبل و پس از استفاده براي هر زائو بايد با آب گرم و صابون مايع شسته شود. ديافراگم و قطعه داخلي دريچه وابسته به مصرف (دايره فلزي سوراخدار) نيز پس از چند زايمان بايد به همان روش شسته شده و خشك گردد.
22- هيچگاه شير روي كپسول و قسمت متصل شونده گيوينگ ست به آن نبايد روغني يا چرب باشد.
23- واشر كوچك لاستيكي مشكي رنگ قسمت ورودي گاز به داخل گيوينگ ست هر چند ماه يكبار كنترل شده و در صورت لزوم تعويض گردد.
24- در صورتيكه نشت ناگهاني و شديد گاز از گيوينگ ست روي دهد فقط كافيست با آچار مربوطه شير كپسول بسته شود. به هيچ وجه سعي نكنيد با دست جلوي نشت گاز را بگيريد زيرا موجب يخزدگي و سوختگي شديد پوست ميگردد
9- درصورتي كه آنالژزي كافي با انتونكس بدست نيايد ميتوان از همراهي مخدرها استفاده نمود. پتدين 50-100mg IM يا IM/IV معمولاً توسط كادر مامايي تجويز ميگردد و تأثير سينرژيستيك با انتونكس دارد. انفوزيون آهسته 50-100mg فنتانيل در 500mL نرمال سالين نيز مفيد است ولي بايد دقايقي قبل از بدنيا آمدن بچه تجويز آن قطع شده و اگر پتدين نيز قبلاً تزريق شده است بايد 0.4mg نالوكسان آهسته به مادر IV تجويز نمود.
10-در مواردي كه پاسخ به انتونكس از نظر زائو رضايتبخش نباشد و درخواست روش رژيونال داشته باشد يا نسبت به پيشنهاد آن موافقت نشان دهد از تزريق ساب آراكنوئيد 50-100mg فنتانيل با نيدل نمرة 27 يا 29 ميتوان بهره گرفت. تأثير آن خيلي سريع بوده و تا 10-15min بعد حداكثر اثر خود را نشان ميدهد. عمدتاً درد را بطور كامل سركوب ميكند و رضايتمندي صد در صد ايجاد ميكند.
11- زمان انجام رژيونال آنالژزي بايد بعد از تثبيت فاز فعال زايمان باشد. در پرايمي پارها پس از ديالاتاسيون 4-5cm و در مولتي پارها در 3-4cm ميتوان اين روش را بكار برد. ماماها به ما گفتهاند كه پس از انجام اسپانيال آنالژزي ما به تجربه دريافتهايم كه ديلاتاسيون و افاسمان زودتر پيشرفت ميكند و معمولاً سريعتر فول ميشود. شايد دليل آن ريلاكس شدن سرويكس باشد همان اثري كه در كتاب بيهوشي در مامايي اشنايدر و لوينسون براي پتدين ذكر شده است. من خودم ديده ام كه در بعضي موارد تزريق پتدين برخلاف پيشبيني و هدف ماماي تزريق كننده هيچ تأثيري در تسريع فول شدن نداشته است . همينطور اسپانيال آنالژزي نيز در بعضي موارد تسريع كنندة مرحله اول و در بعضي موارد بيتأثير (از نظر مدت مرحله اول) بوده است. شايد اين گروه همانهايي هستند كه نسبت به پتدين مقاومند. بايد متذكر شوم عملاً ماماها پتدين را نه به منظور بيدردي بلكه اغلب با هدف تسريع در پيشرفت زايمان تزريق ميكنند در آناليز آماري نيز تفاوتي در مرحله اول زايمان گروه با درد و گروه اسپانيال آنالژزي مشاهده نكرديم.
12- اگر در انجام ساب آراكنوئيد آنالژزي عجله شود و زودتر از فاز فعال انجام گردد ممكن است ارست زايماني رخ دهد. (در اپيدورال نيز)
13- اولين عارضه فنتانيل ساب آراكنوئيد خارش است در هر نقطهاي از بدن ميتواند بوجود آيد در همان دقايق اول خارش ديده ميشود و ما جهت تأييد صحت اسپانيال زائو را مرتب تحت نظر داريم. با مشاهده اولين حركت دست زائو براي خاراندن بدن، ميفهميم كه تكنيك درست انجام شده است. اثر آنالژزيك آن نيز در همين موقع شروع ميشود. اگر خارش بيش از اندازه زائو را اذيت ميكند ميتوان 0.1-0.2mg نالوكسان IV تزريق كرد تا خارش برطرف شود بدون آنكه روي بيدردي اثر نامطلوب بگذارد.
14- بايد تزريق در پوزيشن نشسته انجام شود يا اگر زائو قادر به همكاري نيست بلافاصله پس از تزريق بايد نشانده شود تا از گسترش دارو به بالا جلوگيري شود (اگر چه فنتانيل بسيار ليپوفيل بوده و غشاء نخاع نيز چربي بسيار دارد و دارو بيشتر در همان ناحيه لومبار باقي ميماند) ما معمولاً بمدت 30min يا بيشتر او را در پوزيشن نيمه نشسته (يعني زير سر تا حدود 60 درجه بالاتر آورده شود) قرار ميدهيم و تا پايان زايمان براي او اكسيژن با نازال كانولايا با ماسك تجويز ميكنيم. به هر حال تاكنون آپنه مشاهده نكردهايم ولي علي رغم باقي ماندن تعداد تنفس در حدود 20min گاهاً ممكن است O2 saturation تا حد 85-90% افت ميكند كه با تجويز اكسيژن يا تشويق به تنفس عميق بلافاصله اصلاح ميشود (حتي بدون نالوكسان).
15- يكي ديگر از اثرات اين روش sedation و خواب آلوده شدن ميباشد كه در بعضي موارد رخ ميدهد ولي وجود خارش معمولاً مانع خوابيدن زائو ميگردد البته در موارد نادري خارش روي نميدهد. انقباضات نيز مرتباً او را از خواب آلودگي خارج ميكنند.
16- بمنظور پيشگيري از سردرد پس از LP بايد از نيدل ريز استفاده كرد. 27 و 29 بهتر است (جهت تهيه ميتوانيد با 09131282108 تماس بگيريد).اگر نيدل 25 بكار رود احتمال سردرد بيش از اسپانيال براي ساير اعمال جراحي است زيرا هنگام زايمان بدليل زور زدن فشار ICP بالا ميرود و نشت مايع از سوراخ ايجاد شده در دورا بيشتر ميباشد پس احتمال سردرد بيشتر است بنابراين در مواردي كه نيدل 25 بكار ميرود بصورت پروفيلاكتيك ميتوان اپيدورال بلاديچ نمود؛يا اينكه پس از زايمان سرم قندي 5% - 3-2 ليتر در بخش طي 24 ساعت تجويز گردد. آمپول دگرامتازون 8-24mg نيز در درمان سردرد مؤثر است. استراحت در بستر، خوردن مايعات فراوان، پوزيشن پا بالا و بستن شكمبند (افزايش دهنده فشارر اپيدورال) و آمپول پيرالژين نيز در تسكين سردرد مؤثرند.
17-اثرات ديگري كه ممكن است به تزريق ساب آراكنوئيد فنتانيل نسبت داده شود عبارتست از: افتگذاري ضربان قلب جنين، كاهش مدت انقباضات در نيم ساعت اول پس از تزريق، كاهش مختصر و گذراي فشار خون سيستوليك مادر (در ده درصد موارد افت فشارر خون آنهم در حد 10% كاهش مشاهده كرديم). در مصرف انتونكس در حالي كه مدت كنتراكشن بدون تغيير مانده است بعضي زنان ابراز ميكنند كه طول مدت دردشان با انتونكس كاهش مييابد نه شدتش و بعضي ديگر كاهش شدت درد را بيان ميكنند.
اگر افت ضربان قلب جنين رخ دهد زائو را به پهلو خوابانده، اكسيژن تجويز كرده و اكسي توسين را قطع كنيد تا ضربان به حال عادي برگردد اگر چه شيوع افت ضربان قلب در دو گروه با درد و بيدرد با اين روش يكسان ميباشد . (< 5%)
18-آنالژزي اسپانيال تأثيري در حس و حركت ندارد بنابراين زن ميتواند روي تخت ليبر براحتي همكاري نمايد. بهتر است در طول مرحله اول او را تشويق به راه رفتن در زايشگاه و يا تغيير گاه به گاه پوزيشن نمائيم(استفاده از صندلي بادي پيشنهاد خوبي ميباشد).دستشويي رفتن و تخليه مثانه به پيشرفت زايمان كمك مي كند. جهت تقويت قدرت بيرون راندن بچه بايد نحوه زور زدن زائو را اصلاح كرد. بهترين پوزيشن آن است كه زن رانهايش را با دستهايش گرفته و بداخل شكم بكشد در عين حال بايد به حال نيم خيز درآمده و گردن و سرش را رو به جلو نگه دارد و پس از يك دم عميق زور مداوم و طولاني بدهد و بعد بازدم انجا شود. در بين انقباضات بايد او را استراحت داد و اكسيژن تجويز كرد تا خستگي عضلات برطرف شود.
حضور شوهر
ما در بيمارستانهاي جرجاني ، عيسيبن مريم و مهرگان ميتوانيم از حضور همراه خصوصاً شوهر در زايشگاه كمك بگيريم. اين موضوع شايد جذاب ترين موضوع زايمان بيدرد براي خانوادهها ميباشد. البته ما در تلاشيم كه دانشگاه و وزارتخانه را مجاب به لغو ممنوعيت همراه و شوهر در زايشگاه نمائيم. همراه بايد توجيه شود كه حضور او در زايشگاه بمنظور حمايت روحي رواني زن باردار است نه دخالت در امور مامايي. بهتر است قبلاً در كلاسهاي آمادگي زايمان بيدرد شوهر يا همراهي كه قرار است در كنار زائو در زايشگاه باشد آموزشهاي لازم را ديده باشد تا بتواند در كنترل و غلبه بر درد به زن كمك نمايد.
زايمان در آب
آب آرامش بخش است. هر از گاهي به صداي جاري شدن آب يا باران يا امواج دريا گوش دهيد تا احساس آرامش نمائيد. اگر به آب مدتي با تمركز نگاه كنيد آرامش مييابيد. اگر در آب وارد شويد يا زير دوش آب برويد نيز آرامش مييابيد. بنابراين حس شنيدن، ديدن و لمس كردن آب ميتواند آرامش دهنده باشد. در زايشگاه اگر وان آب وجود داشته باشد ميتوان آنرا با آب گرم پر كرد و زن را در آن قرار داد. احساس ريلاكس شدن و كم شدن احساس وزن ميتواند احساس خوب در او ايجاد كند. در صورتي كه زايمان طولاني شده است و باردار خسته شده ميتوان براي تسكين و رفع خستگي، براي او امكان دوش آب گرم را فراهم نموده و زير دوش شانهها، كمر و اندامش را ماساژ داد.
موزيك
تمركز نمودن روي صداي موزيك حواس زائو را از درد به سوي موزيك معطوف ميكند و ميتواند روش خوبي باشد ولي دردها اگر خيلي شديد باشد موزيك غيرقابل تحمل خواهد بود. ما در مواردي كه درد را با روش رژيونال از بين بردهايم بمنظور ايجاد يك خاطرهاي خوش براي مادر و سرگرم نمودن او از موزيك ويدئو استفاده ميكنيم.
كلاسهاي آمادگي زايمان بدون درد
اولين گام در زايمان طبيعي آموزش زن باردار است. زنان گاهاً ديد مثبتي نسبت به زايمان ندارند و حتي برخي تصورات غلط و موهومي از آن دارند كه موجب بروز اضطراب و يا وحشت از زايمان در اواخر بارداري ميگردد. آموزش هر چه زودتر بهتر است شروع شود. توضيح مراحل مختلف بارداري و زايمان و بازگو كردن مكانيسمهايي كه در بدن جهت كمك به مادر بسيج ميشوند از نگرانيهاي زنان خواهد كاست. در اين كلاسها مطالب مفيدي در بارة بهداشت بارداري، تغذيه، كار، استراحت، واكسيناسيون، تولد و بچهداري ارائه خواهد شد.
ورزش در حاملگي
همچنين ورزشهاي مخصوص حاملگي با حضور ماما و مربي دوره ديده ميتواند نه تنها روحيهاي شاداب و با نشاط به آنها بدهد، بلكه از لحاظ بدني نيز آنها در وضعيت جسماني قوي و مناسبي براي زايمان نگه ميدارد.
ما هفتهاي يك جلسه ورزش نيم ساعته داريم و پس از آن بمدت نيم ساعت نيز تكنيكهاي Relaxation و آمادگي روحي براي زايمان (افزايش اعتماد به نفس) را برگزار ميكنيم. گروه آموزش ديده درد كمتري را در زايمان تجربه ميكنند، رضايتمندي بيشتري داشته و جهت بيدردي درخواست كمتري از داروها دارند.همچنين با همت خانم رضوان صفري مربي درجه يک ورزش کتابي در باره ورزشهاي دوران بارداري تهيه گرديده که متن آن در زير آورده شده است.
بنام خداوند زيبائيها
از طبيعي ترين خواسته هاي بشر ابقاع نسل است. با توجه به پيشرفت علوم به خصوص علوم پزشکي امروزه حاملگي و زايمان پديده اي کاملاً طبيعي و بي خطر شده است ولي با اين همه يک خانم باردار همواره نگران زايمان و دردهاي همراه آن است يکي از روش هايي که در حال حاضر جهت قابل تحمل نمودن درد زايمان بکار مي رود آماده سازي مادر از طريق تمرينات ورزشي قبل از زايمان است.
زنان در طول بارداري از تصوير تغيير يافته بدن آگاه هستند و در مورد وزن و شکل و حالت ماهيچه ها نگران مي باشند. بسياري از زنان در بارداري خود را به ورزش بدني منظم عادت مي دهند؛ ديگران احتمالاً نياز به انجام يک فعاليت بدني را احساس مي کنند تا به آن ها کمک کند با سختي هاي بارداري کنار آيند و براي زايمان آماده گردند و در آن زمان آنها بيشتر به توصيه هاي بهبود وضعيت خود راغب هستند. با اين حال، علي رغم منافع مورد قبول جسماني و رواني ورزش، توصيه نامناسب يا غلط در مورد فعاليت مي تواند براي مادر يا جنين مضر باشد و بنابراين اطمينان يافتن از روز آمد بودن و پايه علمي داشتن توصيه هاي پيشنهادي حائز اهميت است.
در اينجا سه دسته از فعاليتهايي که زنان در طول بارداري انجام مي دهند ذکر مي گردد :
· فعاليت بدني: که توسط کاسپرسن (1985، Caspersen ) تشريح گرديد. اين اعمال در قالب هر گونه حرکت بدني عضلاني که منجر به مصرف انرژي گردند مي باشد، از جمله فعاليتهاي روزمره زندگي همچون کار و فراغت به همان ميزان ورزشهاي ائروبيکس (نرمشي) و غير انئروبيکس .
· تمرين بدني : که در قالب فعاليتهاي ساختاري و غير رقابتي (مسابقه اي ) دوران فراغت در نظر گرفته مي شوند و با تحرکات مکرر بدني همراه هستند همچون ائروبيکس (نرمشي)، پياده روي، دوچرخه سواري، شنا، رقص و آهسته دويدن، که عموماً به عنوان ابزار پيشرفت تندرستي، کاهش استرس و حفظ تناسب بکار گرفته مي شوند.
· ورزش: مستلزم فعاليت بدني سازمان بندي شده مي باشد، قوانيني بر آن حاکم هستند و در اصل رقابتي است، همچون بازيهاي گروهي.
قابليت بدني يک زن را عوامل مربوط به نحوه زندگي، وراثت و ميزان و نوع فعاليت بدني که انجام مي دهد تعيين خواهند کرد. فعاليتهاي ائروبيک به توانايي قلبي – تنفسي در تامين اکسيژن و انرژي در طول فعاليت بدني و حذف فرآورده هاي اضافي ايجاد شده مربوط مي گردد. ورزش غير ائروبيک بسيار فشرده است و به علت در دسترس بودن بيش از اندازه اکسيژن، باعث مي شود سلولهاي ماهيچه اي به متابوليسم غير ائروبيک باز گردند. اين نوع ورزش تنها براي مدت زمان کوتاهي مي تواند ادامه يابد زيرا از متابوليسم غير ائروبيک در درون سلولها اسيد لاکتيک توليد مي گردد، که براي برطرف کردن آن اکسيژن لازم است. ورزش غير ائروبيک شامل به سرعت دويدن، پرش از ارتفاع و وزنه برداري مي باشد. ضمن اينکه تحقيق در مورد ورزش غير ائروبيک در زن باردار غير اخلاقي است، بررسي ها در مورد قابليت ائروبيکي بارداري مي تواند خطرات نهفته در ورزش غير ائروبيک را مشخص نمايد (1987، Wallace ).
شدت، مدت زمان و تعداد جلسات ورزشي در بارداري بايد در سطحي باشد که موجب درد، نفس تنگي يا خستگي نگردد و زنان بايد تقويت شوند تا بدنشان آماده پرهيز از آسيب يا ضربه (روحي) باشد زنان غير فعال
مي توانند با اطمينان و به تدريج ورزش ائروبيک را در طول بارداري همچون پياده روي، دوچرخه سواري و شنا آغاز نمايند اما فعاليتهايي که در آن خم شدن، پريدن، دويدن و پيچيدن واحتمال آسيب وجود دارد بايد پرهيز شوند.
تأثيرات بدني ورزش در بارداري
واکنش قلبي – عروقي : ورزش در بارداري موجب افزايش فعاليت و بازده قلبي مي گردد درست همانند آنچه در اين زمان از لحاظ بدني در حال رخ دادن است ( به ترتيب 20% و 40% ) (1996، Hyhen). در طول سه ماهه سوم ورزش يک افزايش اضافي در برون ده قلب را موجب مي گردد، با اين حال براي مادر يا جنين مضر اعلام نشده است به شرط آنکه از طول مدت محدود برخوردار باشد. امنيت مادر و جنين در جريان ورزش شديد و طولاني هنوز در حال بررسي است (1992، Doorn).
ورزش در بارداري بر روي توزيع ناحيه اي جريان خون، در مقايسه با حالت غيربارداري، اثرات متفاوتي دارد. در جريان ورزش خون به سمت ماهيچه ها و پوست و به دور از احشاء ، منحرف مي گردد، در حالي که در طول بارداري خون به سمت کليه ها، رحم و پوست مي رود (1996، Hyhen). کاهش جريان خون کبدي در طول ورزش متعادل حدوداً 50% است و اين نگراني وجود دارد که ممکن است بطور مستقيم بر روي انتقال اکسيژن به جنين اثر گذارد. گرچه، تغييرات نرمال دوران بارداري همچون افزايش در حجم پلاسما، Erythrocytes و بازده قلبي تغيير جريان خون را در طول فعاليت بدني جبران مي نمايد. البته، يک افزايش در جريان خون رحم بلافاصله پس از توقف تمرين بدني يافت شده است (1956 Morris,) ، اما تناوب هايي در ضربان قلب جنيني و نيز Brady Cardia (1984 Artal, ) و Tachycardiu (1985 Collings, ) مشاهده گرديده است.
بنابراين از نقطه نظر قلبي – عروقي مشخص مي گردد که تمرين آرام و متعادل در طول بارداري براي سلامت طبيعي مادر يا جنين مضر نيست، اما براي زن نياز مبرمي وجود دارد که خود را پيش از شروع ورزش گرم نمايد تا جريان خون به سمت ماهيچه ها آسان گردد و نيز بايد در پايان، مدتي را استراحت کند تا ضربان قلب و بازده قلبي به حالت قبل از ورزش بازگردند. همچنين اين نکته حائز اهميت است که مادر نبايد به آساني ورزش را بطور ناگهاني بدون انجام مرحله استراحت متوقف سازد، در غير اين صورت خون در ماهيچه ها جمع گشته و باعث توقف توزيع مجدد خون به ديگر ارگانهاي اصلي مي شود.
اثرات ريوي : در طول ورزش کردن مصرف اکسيژن افزايش مي يابد، اما اين امر با پيشرفت حاملگي در زناني که در ورزش آرام و متعادل زياده روي مي کنند بيشتر مي گردد. جالب است بدانيم، مصرف اکسيژن در زنان بارداري که مبادرت به فعاليت شديد مي کنند بسيار کمتر است، که اين امر ناشي از برگشت فيزيولوژيکي هيپوکسي در بافت هاي بدن مي باشد (1986 Artal,).
توانائي ائروبيک (هواگيري) احتمالاً با پيشرفت حاملگي کاهش مي يابد، که منجر به کاهش فعاليت بدني مي شود، با اين حال مشخص نيست اين امر آيا به ناتواني در انتقال اکسيژن و دي اکسيد کربن از جو به سلولها مربوط
مي گردد يا به کاهش در شدت ورزش (1986 Artal, ) . عموماً زنان باردار به مختصات ريوي ورزش بخوبي پاسخ مي دهند زيرا در اين زمان تهويه اضافي رخ مي دهد.
اثرات تنظيم دما : ميزان سوخت و ساز بدن و توليد گرما در طول ورزش افزايش مي يابند، که منجر به نياز در اتلاف بيشتر گرما مي گردد؛ اکثر آن از طريق تبخير و در صورت ورزش در آب از طريق آن دفع مي گردد. در زناني که به ورزش کردن عادت دارند، افزايش دماي دروني ميان 1/0 و 3/1 درجه سلسيوس بالاتر از ميزان مبنا اعلام شده است (1985 Clapp, ) و نبايد از 39 درجه سلسيوس تجاوز کند. برنامه هاي ورزشي براي زنان باردار بايد در جهت پاسخگويي به افزايش وزن مادر و اجتناب از خطر فشار خون تنظيم گردند و بايد به آنها توصيه شود تا در شرايط مرطوب و بسيار گرم در طول يک بيماري عصبي از ورزش کردن اجتناب کنند ( زنان باردار همچنين بايد به همان دلايل به سونا نروند). زناني که سابقه ورزش کردن ندارند اگر به ورزش بي مقدمه مبادرت ورزند ممکن است براي اتلاف گرما با مشکل مواجه گردند و بطور ناگهاني باعث کاهش جريان خون در رحم (1976 Oakes,) و اثرات ژنتيکي بر روي بافت جنيني مي شود (1978 Miller, ) . افزايش دماي مادر همچنين باعث افزايش درخواست جنين به اکسيژن خواهد شد و سرانجام مي تواند به کمبود اکسيژن در بافت بدن و مرگ احتمالي جنين منجر گردد (1998 Charles,). زنان بايد در ورزش از لباس مناسب و گشاد استفاده نمود و مرتباً مايعات اضافي مصرف کنند.
اثرات آنوکريني و متابوليکي: در طول ورزش در افراد غير باردار جذب گلوکز در ماهيچه ها افزايش مي يابد اما در اثر افزايش توليد گلوکز هپاتيکي از هيپوگليسمي جلوگيري مي شود. همچنين متابوليسم سوخت، به وسيله افزايش گلوکاگن، کورتيزل، هورمون آدرنوکرتي کوتونيک، اپي نفرين، نوراپي نفرين و کاهش در سطح انسولين تحت تأثير قرار مي گيرد. در طول فعاليت ائروبيک حساسيت افزايش يافته انسولين در ماهيچه ها امکان سوخت و ساز و اکسيده شدن چربي را فراهم مي آورد، که ميزان مصرف (تحليل) Glycogen
ماهيچه ها را کاهش مي دهد.
در زنان باردار ذخيره گلوکز ثابت باقي مي ماند يا بکارگيري بعدي آن کاهش مي يابد (1983 Platt,؛ 1981 Arral, ) و احتمالاً براي مصرف گلوکز جنيني ناکافي است. آرتال (1981 Artal,) افزايشي را در Glucagon و سطح يکنواختي از انسولين را در زناني که ورزش آرام انجام مي دهند پيدا کرد، اما هيچ تحقيقي در زمينه اثرات ورزش بسيار شديد صورت نگرفته است. توليد بسيار Catecholamino با استرس مادر ارتباط دارد و در ورزش کردن زنان باردار مود توجه قرار مي گيرد. توزيع مجدد جريان خون احتمالاً به علت حساسيت گردش رحم به Cathecholanine صورت مي گيرد، که مي تواند منجر به کمبود اکسيژن در بافت بدن گردد، گرچه ورزش منظم دوران بارداري مي تواند واکنش Catecholamino را بکاهد (1984 Russell,) و هيچ گونه ارتباطي ميان ورزش منظم و زايمان زود هنگام يافت نشده است(1983 Jarreh,).
اثرات ماهيچه اي – استخواني : استروژن، پروژسترون و هورمونهاي Relaxin ترکيب Collagen را ، در کپسول هاي مفصلي، رباط ها و
بافت هاي پيوندي و قابليت ارتجاع مفصل ها، ماهيچه ها و رباط ها تحت تأثير قرار مي دهند. Relaxin بنظر مي رسد که داراي تأثير مستقيمي بر روي مفصل هاي Sacroiliac و استخوان سمفيز پوبيس، که تحرک را افزايش
مي دهند مي باشند؛ قفسه سينه نيز بوسيله افزايش سطح هورمون تأثير
مي پذيرد و منجر به گشادي فواصل دنده اي در سه ماهه سوم مي گردد.
تغيير مرکز جاذبه با پيشرفت حاملگي با زياد شدن Iordosis کمري حالت بدن را تحت تأثير قرار مي دهد، که موجب Kyphosis و نشانه هاي برآمده يا خميده مي گردد و برخي از زنان سر و چانه را به سمت جلو فراتر از خط
بند شانه قرار مي دهند (شکل هاي 1-12 و 2-12) . اين جابجايي هاي بدني مي تواند به کمر درد و درد قفسه سينه، سردرد و گردن درد و فشار اضافي بر روي استخوانهاي لگني منجر حرکت ساق پا بايد با بکارگيري حرکت کشيده و باز و بسته باسن منطبق شود و از کشيده شدن به دو سوي مخالف اجتناب گردد. به مادر بايد توصيه شود تا از عينک شنا استفاده نمايد تا به هنگام اجراي شناي سينه و کرال سرش قدري پايين تر در آب فرو رود، در نتيجه خطر جراحت و آسيب به مهره ها کاهش مي يابد.
وضعيت غلط در شنا کردن همراه با افزايش لوردوس (تورفتگي)
توصيه کلي در خصوص ورزش در دوران بارداري
· زنان باردار بايد از کفش داراي کيفيت خوب و مناسب براي فعاليتي که به آن مشغول است استفاده کند. کفش هاي ورزشي همانند يک محافظ عمل مي کنند و از تأثيرات نامطلوب بر روي مفصل ها و ستون مهره ها جلوگيري مي کنند.
· زن باردار بايد از سينه بند مناسب استفاده کند، خصوصاً اگر به فعاليتهاي فشرده مشغول است. لباسهاي مخصوص شنا حداقل محافظت را به عمل مي آورند بنابراين يک سينه بند محافظ بايد در زير لباس پوشيده شود.
· ميزان مناسبي از مايعات شفاف بايد در طول ورزش و فعاليت بعدي جرعه جرعه نوشيده شود.
· مرحله گرم کردن براي آماده سازي مفصل ها و ماهيچه ها براي ورزش و اجتناب از آسيب رسيدن به ماهيچه ها ضروري است. افزايش در مايع Synovial در مفصل ها از آسيب رساني در طول مرحله فعاليت جلوگيري مي کند. کشيدن ثابت گروه ماهيچه اي اصلي به ماهيچه ها کمک مي کند تا آسانتر کشيده شوند و مقاومت بيشتري نشان دهند.
· در طول ورزش کردن، مادر بايد در سطحي عمل نمايد که کمي نفسش را نگه دارد اما قادر باشد صحبت نمايد. او نبايد احساس تشويش و نگراني بنمايد و نيز نبايد ضربان قلبش در هر دقيقه از 140 ضربه تجاوز کند. آموزش او به گرفتن نبض خود در قبل و بعد از ورزش او را در اين فرآيند کنترل درگير مي کند.
· يک مرحله استراحت بايد جلسه ورزش را به پايان برساند تا ضربان قلب و تنفس به سطح پيش از ورزش بازگردند. از انباشته شدن ناگهاني خون در اندام هاي پاييني و ماهيچه هاي اصلي، که مي تواند فشار خون بسيار پايين را سبب شود، جلوگيري خواهد شد و کم کردن تدريجي ورزش به سياهرگها در بازگشت خون به قلب کمک مي کند. توقف ناگهاني فعاليت فشرده ممکن است به کاهش بسيار فشار خون و بيهوشي (ضعف) منتهي شود. کشيدن ثابت گروه ماهيچه هاي اصلي، اندازه انعطاف پذيري و قابليت تحرک ماهيچه ها را حفظ کرده، مانع از آسيب رسيدن مي شود.
وضعيت درست ايستاده وضعيت غلط، با نمايش برجستگي
Chin poking و dowager
صرف نظر از اينکه آيا مادر تمرين بدني و ورزشي انجام مي دهد يا خير، ماما (پرستار) او بايد او را در مورد حالت بدني اش ، تنظيم صحيح شانه ها در برابر باسن، جمع کردن ماهيچه هاي شکمي، جمع کردن سرين ها به منظور انحناي لگن به سمت جلو و عادت به وضعيت نظامي سرآگاه سازد.
تروما و زخم مي تواند در اثر حالت بدني غلط، که با زورورزي بيش از حد اضافه مي شود، در معرض يکباره يا روز افزون فعاليت بودن، يا همه اينها ايجاد گردد.
زناني که در اواخر دوران بارداري شکم بزرگي دارند تمايل به نوسان بيش از حد دارند يا يک وري و سنگين راه مي روند، ناپايداري روز افزون و خطر فشار اضافي بر روي مفصل هاي Sacroiliac و ستون مهره هاي کمر و برخي از فعاليتهاي ورزشي که به بالانس زدن ارتباط دارند منع مي شوند. زنان احتمالاً ورزشي که بدون تحمل وزن باشد همچون شنا کردن را انتخاب مي کنند، با اين حال بايد در اواخر دوران بارداري از Lordosis کمري تشديد شده در طول شناي سينه يا کرال اجتناب نمود و ترجيحاً ورزش ائروبيک با درصد متعادل انجام دهند، در طول شنا کردن در زناني که ماهيچه هاي شکمي آنها ضعيف است کشيدگي (فشار) بيشتري بر مهره هاي پشت وارد مي گردد، مخصوصاً ضعف در ماهيچه هاي رکتوم خارجي و داخلي، منجر به دياستاژ رکتوم مي گردد (1992، Blakey). حرکات نادرست ساق پا به هنگام شناي سينه مي تواند موجب چرخش مفصل باسن و جدايي استخوانهاي زهاري گردد.
حرکت لگن به طرف پايين
هر دو گروه عضله را شل کرده و سپس عضلات پايين کمر براي ايجاد گودي در ناحية کمر، منقبض مي شود. (تصوير بالا)
در تمام زمان بارداري ورزش زير نظر پزشک و مربي ورزش قابل اجراست حتماً با دکتر مشورت نموده و بعداً ورزش را شروع کنيم .
35 دقيقه ورزش ايده آل است :
7 دقيقه گرم کردن حرکات کششي ايستا و پويا warm up
15 دقيقه ائروبيک work out
7 دقيقه تقويتي ، کششي
5 دقيقه ريلکسيشن Kull Down
سطح ورزش خانم باردار :
اگر جدولي داشته باشيم به شرح زير و امتيازبندي از نظر فشار کار از 6 تا 18 باشد :
بي نهايت سخت 18 تقريباً سبک 10
خيلي سخت 16 سبک 8
سخت 14 استراحت 6
تقريباً سخت 12
سطح فعاليت خانم باردار از 10 تا 14 مي باشد.
نکته يک خانم باردار بين کار بايستي براحتي بتواند آواز بخواند يعني کنترل ضربان قلب داشته، که مسلماً مربي ورزش بايستي آنرا زير نظر داشته باشد.
توجه : براي مربي خانم باردار : در طول work out بدن کاملاً بايستي چک شود.
1 – بدن در چه فرمي قرار دارد ( کنترل پاستچر بدن)
2 – در شرايط مختلف توع ورزش تغيير مي کند.
3 – حرکات مختص بارداري.
4 – ضربان قلب در هر مرحله بايستي چک شود.
(طرز ايستادن کاملاً بايستي کنترل شود)
يک دکتر متخصص زنان مي گويد :
حاملگي بايستي چيز راحتي براي خانمها باشد و تمام کارهاي که در حالت عادي انجام مي دهم مي توان براحتي عمل کرد و نبايد سخت گرفت ورزش در حد تعادل ايده آل است يک خانم باردار در دوران حاملگي نبايستي چيزي تجربه نمايد ( مثلاً استقامت کار کند)
به چند دليل يک خانم باردار به ورزش بي علاقه مي شود.
1 – اضافه وزن : در اين مورد بايد به آنها گفت وجود جنين در شما باعث اين اضافه وزن است و طبيعي مي باشد.
2 – در اثر ورم کردن بدن به علت جمع شدن آب در رحم در بعلت فشار خون.
3 – در هنگام بارداري رحم به طرف بالا کشيده مي شود و به ديافراگم فشار آورده و باعث کمي تنگي تنفس مي شود يعني تنفس سخت مي گردد.
ولي آنها بايد بدانند ورزش – راه رفتن و شنا کردن خود باعث کم شدن سه عامل بالا مي شود يعني کمک مي کند اضافه وزن کاهش يابد – ورم در
پايين ترين سطح قرار گيرد و تنفس براحتي انجام گيرد و وقتي شخص ماهيچه هاي قوي پيدا کند باعث مي شود زايمان براحتي انجام شود.
در خانمهاي باردار سه قسمت فشار بيشتري مي آيد .
(لگن خاصره، شکم، قسمت تهتاني پشت )
و ما هنگام ورزش به خانم باردار توصيه مي کنيم ماهيچه هاي تهتاني، رحم و مثانه را با انقباض کامل نگه دارند.
اين ورزش با انقباض و انبساط شروع مي شود و سپس اين انقباض را با مدت نگه مي داريم مثلاً : 10 ثانيه
وضعيت شروع براي حرکت لگن
نکتة مهم : مراقبت از شکم :
در دوران بارداري، نوار فيبري که بطور عمودي در خط وسط شکم بين دو عضلة مستقيم شکمي وجود دارد، حدود 10 سانتي متر منبسط مي شود.
پس از زايمان ، اين نوار به حالت اولية خود باز نمي گردد چون رشته هاي آن خاصيت ارتجاعي ندارند. در صورتي که پس از زايمان، عضلات شکمي وضعيت مناسبي پيدا نکنند، احشاء شکمي ممکن است به طرف بيرون برآمدگي پيدا کند. براي رفع اين مشکل، بايد پس از زايمان ، با انجام يک سري تمرينات، عضلات مستقيم شکمي را تقويت کرد.
در دوران بارداري، پوست نيز مانند عضلات شکم منبسط مي گردد. براي اينکه پوست حالت اوليه خود را بازيابد از ماساژ و تمرينات شکم مي توان استفاده کرد.
وقتي که قفسه سينه و لگن ثابت و بي حرکت باشند، انقباض عضلات شکمي بطور همزمان، ديواره شکم را از طرفين و جلو به داخل مي کشد. به همين دليل عضلات شکم را «کرست طبيعي» مي نامند.
عضلات شکمي يک کرست طبيعي کامل را تشکيل مي دهند
نکاتي مهم :
1 – در هنگام ورزش بايستي به اين نکات توجه نمائيد.
A – هنگامي که گرسنه هستي ورزش نکن .
B – آب زياد بخور.
C – اگر خسته مي شوي اين کارها را انجام بده : هر 20 دقيقه استراحت کن .
D – خيلي بايد ريلکس باشي.
E – دستها کنار بدنت افتاده باشد تا جريان بي اندازه بالا نرود.
2 – هر کدام از نکات زير هنگام ورزش رخ دهد تمرين را قطع کرده به پزشک مراجعه کنيد.
A – هر گونه ناراحتي B – لک ديدن
C – ترشح آبکي D – نفس تنگي
E – سرگيجه F– تب
G – تند زدن ضربان قلب
يک خانم باردار ضمن اثرات مثبت ذکر شده هنگام ورزش بهبود خواب خواهد داشت- کاهش استرس و اضطراب – کاهش خستگي – جلوگيري از افسردگي بارداري – اثر مثبت بر ديابت حاملگي – رشد به موقع جفت – زايمان کوتاه و راحت – درگيريهاي مفصلي کمتر بالا رفتن انعطاف بدني – تقويت کن لگن .
v 4 تا 9 ماهگي بهترين زمان ورزش است.
v حداقل سه بار در هفته نتيجه لازم را مي دهد.
و در آخر اين اميد را به خانمهاي باردار مي دهم که ريکاوري پس از زايمان آنها بسيار سريع خواهد بود.
البته قابل ذکر است که رعايت رژيم غذايي مناسب در دوران بارداري اهميت بسياري دارد. با آرزوي گذراندن 9 ماه بارداري با سلامتي کامل به کمک ورزش.
تهيه و تنظيم
رضوان صفري
تابستان 84
چرا سزارين ؟
سزارين يك عمل جراحي بزرگي است كه فقط بايد در موارد ضروري از آن استفاده شود. تعدادي از مواردي كه بايد سزارين انجام شود بدين شرح است :
1- عدم چرخش جنين و تولد با پا يا ته (نماي بريچ) يا عرضي قرار گرفتن جنين
2- جفت سر راهي (جفت جلو يا خيلي پايين باشد)
3- عدم پيشرفت زايمان
4- وجود خطر جاني براي مادر در اثر زايمان يا براي جنين (مثلاً جنين مدفوع دفع كند و ضربان قلبش كاهش يابد).
5- تنگي لگن
خطرات و عوارض سزارين بسيار زياد است و نبايد به خاطر ترس از درد زايمان درخواست سزارين نمود. براي درد بايد تقاضاي بيدردي داده شود نه جراحي. تفاوتهاي بين سزارين و زايمان طبيعي نشاندهندة بهتر بودن زايمان طبيعي است :
سزارين
زايمان طبيعي
1- مدت بستري در سزارين يك الي چند روز است.
مدت بستري در زايمان طبيعي حداكثر يك روز است.
2- درد سزارين بعد از عمل شروع ميشود و روزها و گاهي هفتهها ادامه دارد.
درد زايمان با تولد بچه به پايان ميرسد.
3- ساعتها بعد از عمل و بيهوشي مادر ميتواند بچه خود را ببيند.
بلافاصله پس از تولد مادر بچهاش را ميبيند، بغل ميكند و صداي گريهاش را ميشنود و او را ميبوسد.
4- به هوش آمدن با عوارضي مثل درد، لرز، سرگيجه و استفراغ ممكن است همراه باشد.
عوارض بيهوشي عمومي وجود ندارد.
5- شيردهي مادر و شير خوردن نوزاد با تأخير انجام ميشود.
بلافاصله پس از تولد مادر ميتواند كودكش را بغل كرده و سينهاش را در دهان او قرار دهد و اين به تحريك شيردهي سينهها و مكيدن كودك كمك مينمايد.
6- آب موجود در دهان، مري، معده، رودهها و احتمالاً ريه جنين به طور كامل خارج نميشود و نوزاد ميتواند پس از تولد مشكلات تنفسي داشته باشد.
تنفس نوزاد راحتتر انجام ميشود زيرا آبها از احشاء او با فشرده شدن در كانال زايمان خارج شده است.
7- جنين آمادگي ورود ناگهاني به دنياي خارج از رحم را ندارد
جنين بتدريج وارد محيط جديد ميشود و در اين راه بدليل فشارهاي موجود ضربان قلب، فشار خون و گردش خون به مغزش افزايش يافته با آمادگي بيشتري بدنيا ميآيد.
8- خونريزي در سزارين دو برابر زايمان طبيعي است.
9- خطرعفونت زخم عمل و چسبندگيهاي پس از عمل در سزارين وجود دارد
10- بيهوشي عمومي سزارين براي مادر خطرات زيادي در بر دارد.
مراکز تهيه تجهيزات:
انتونكس
بيمارستانها براي تهيه آن ميتوانند با نمايندگيهاي شركت درمان گاز كه توزيع كنندة گاز نايتروس اكسايد (N2O) ميباشند تماس بگيرند.
تلفن : 021-8830116-8829818
فكس : 021-8309347
آدرس : تهران – كريمخان زند – جنب خردمند جنوبي – شمارة 84 – طبقه اول
كد پستي ـ 15848 صندوق پستي : 4736-14155
SPINAL Analgesia
نيدل شمارة 27 و 29 وحتي كوچكتر از آن بهتر است انتخاب شود(جهت تهيه ميتوانيد با 09131282108 تماس بگيريد).
شعار ما
زايمان طبيعي حق طبيعي هر مادر و تسکين درد وظيفه طبيعي هر
پزشك يا ماما ميباشد.
انتخاب كنيد
بين انتخاب زايمان طبيعي و سزارين، انتخاب زايمان طبيعي در مواردي كه امكان انجام آن وجود دارد عاقلانهتر به نظر ميرسد. اما آنها كه از درد ميترسند بايد بدانند كه اين دردها براي تكميل سلامتي مادر و جنين مفيد بوده و فقط مواردي كه درد زايمان قابل تحمل نباشد بايد براي كاهش آن تلاشهايي انجام شود. معمولاً زايمان بطور طبيعي درد چندان زيادي ندارد ولي ناآگاهي و ترس و وحشت بيجا از زايمان باعث ميشود كه زنان درد آنرا چند برابر آنچه كه وجود دارد حس كرده و واكنش شديد نشان دهند. اگر ترس را از بين ببريم درد خود بخود كاهش مي يابد و به حدي ميرسد كه قابل تحمل گردد. با اينحال روشهاي بيخطر زايمان كم درد ميتواند زنان را در امر زايمان ياري برساند. اگر مادري از درد شديد در حال زجر كشيدن است بهتر است درد او را از بين برد زيرا آرام كردن مادر و كاستن از درد او باعث كاهش مصرف اكسيژن توسط مادر و بهبود اكسيژن رساني به جنين ميشود. آرامش مادر باعث كم شدن هورمونهاي استرس شده و عروق رحم منبسط شده تا خونرساني به جنين بهتر انجام شود.
با ما تماس بگيريد :
e-mail : wwwaliamoushahy@yahoo.com
TEL : 0311-6255646-09131142977
آدرس : خيابان حكيم نظامي، چهارراه شريعتي ، ابتداي خيابان محتشم كاشاني (دقيقي)، جنب MRI سپاهان ساختمان زهره (طبقه پنجم)
پذيرش جهت زايمان بدون درد
نام و نام خانوادگي :
سن :
تاريخ احتمالي زايمان :
تلفن تماس :
تاريخ انتشار در سايت: 20 دی 1384